Dermatol Rev Mex. 2025; 69 (6): 925-929. https://doi.org/10.24245/dermatolrevmex.v69i6.10856
Neivy Marely Izabal Tinajero,1 Mario de Jesús Sánchez Guanches,4 Rodrigo Vidal Cárdenas Sánchez,2 Sergio Humberto Sandoval Meza3
1 Departamento de Pediatría.
2 Departamento de Medicina Interna.
3 Departamento de Infectología pediátrica.
Hospital General Regional 1, Instituto Mexicano del Seguro Social, Baja California, México.
4 Departamento de Dermatología, Dermatológica Baja California, México.
Estimado editor:
La coccidioidomicosis, también conocida como fiebre del Valle, es una micosis endémica del norte de México y sur de California, donde cerca del 60% de los casos cursan de forma asintomática.1 Es causada por dos especies del hongo dimórfico: Coccidioides immitis y C. posadasii.2 Los datos clínicos son variables, desde un cuadro leve de vías respiratorias superiores y de alivio espontáneo hasta formas graves diseminadas. Los factores de riesgo incluyen exposición a polvo en áreas endémicas, actividades laborales y desastres naturales.3 La población con mayor riesgo de infección involucra aquellos con exposición a trabajos de agricultura y construcción por inhalación de las esporas del hongo.4 Si bien la mayoría de los casos son de afección pulmonar, existen también reportes de casos primarios cutáneos.
En este trabajo presentamos el caso de un paciente masculino con coccidioidomicosis primaria en nariz con implantación por rascado.
CASO CLÍNICO
Paciente masculino de 17 años, estudiante de preparatoria, habitante del área de Valle de las Palmas, Tecate, Baja California; auxiliar en trabajos de construcción de madera con su padre. El padecimiento inició tres semanas antes con una lesión en la nariz, caracterizada por eritema e inflamación local acompañada de prurito. Fue valorado previamente por un médico particular, quien indicó tratamiento antibiótico durante dos semanas sin mejoría. La lesión evolucionó con incremento de volumen y aparición de costras melicéricas.
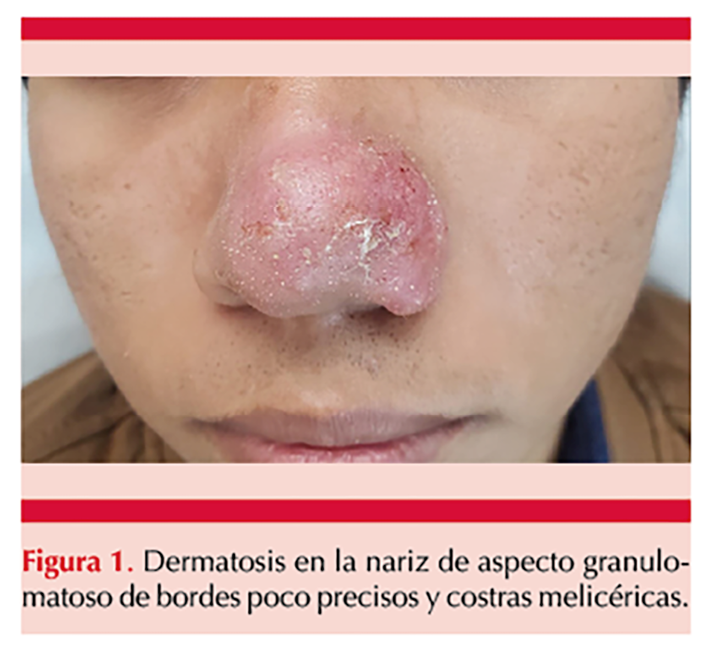
A la valoración en esta unidad hospitalaria se observó una dermatosis en la nariz, de aspecto granulomatoso, de bordes poco precisos y costras melicéricas. Figura 1
Al interrogatorio dirigido únicamente comentó el hábito de rascado en el área de la nariz. Negó algún otro síntoma (fiebre, tos, dolor torácico, pérdida de peso y diaforesis) en la búsqueda intencionada de diagnósticos diferenciales, como la tuberculosis, al tratarse de zona endémica.
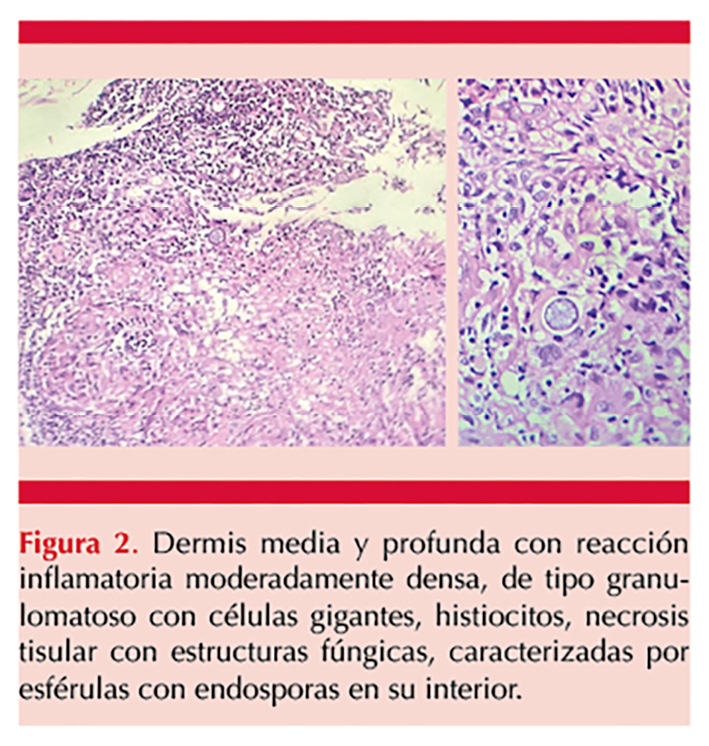
Se tomó biopsia cuyo estudio evidenció hallazgos histopatológicos compatibles con reacción inflamatoria de tipo granulomatoso con células gigantes, histiocitos, necrosis tisular con estructuras fúngicas caracterizadas por esférulas con endosporas en su interior. Figura 2
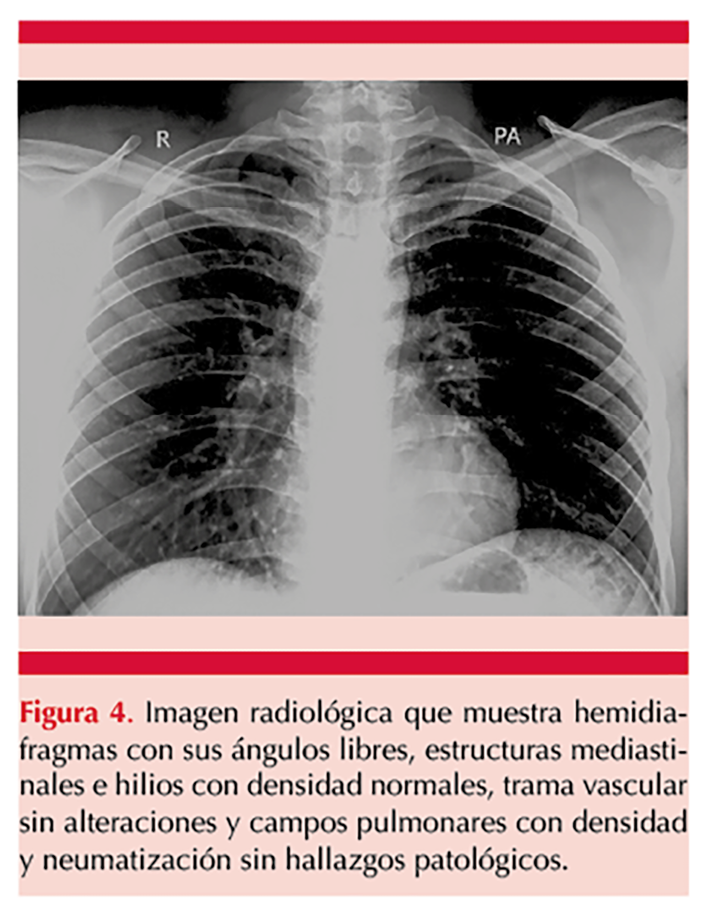
La tinción de PAS fue positiva, el raspado micológico tuvo resultado de KOH positivo (Figura 3) y en las pruebas serológicas para coccidioidomicosis se obtuvieron IgG e IgM reactivos. El cultivo detectó y tipificó Coccidioides immitis. La radiografía de tórax no evidenció hallazgos patológicos. Figura 4

A la exploración física únicamente se encontró linfadenopatía local en el cuello menor a 1 cm; el resto no mostró alteraciones. Se hizo panel completo para la detección de inmunodeficiencias, incluida la prueba de VIH, todos con resultados negativos.
De acuerdo con los criterios de Wilson, se estableció el diagnóstico de coccidioidomicosis primaria y se inició tratamiento con itraconazol a dosis de 400 mg vía oral cada 24 horas. Figura 5
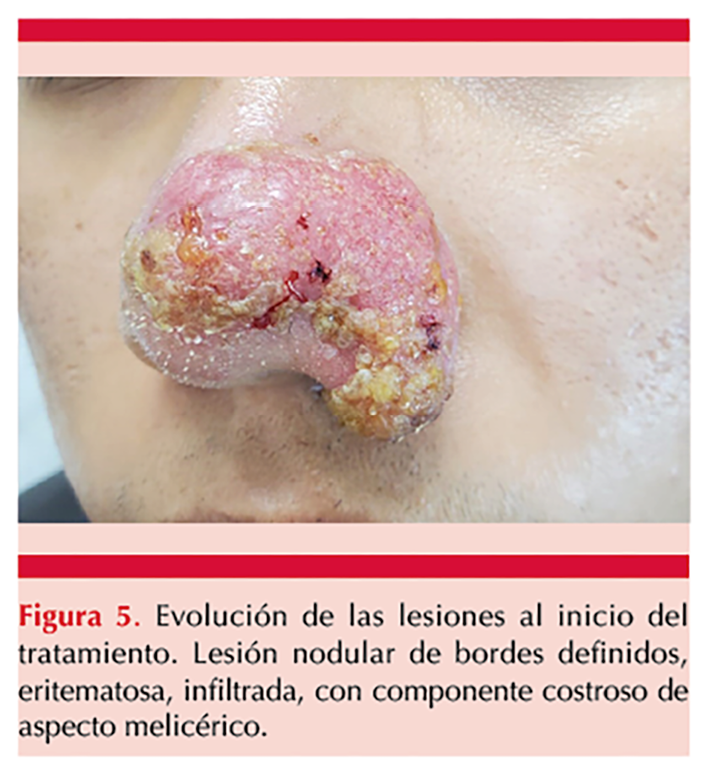
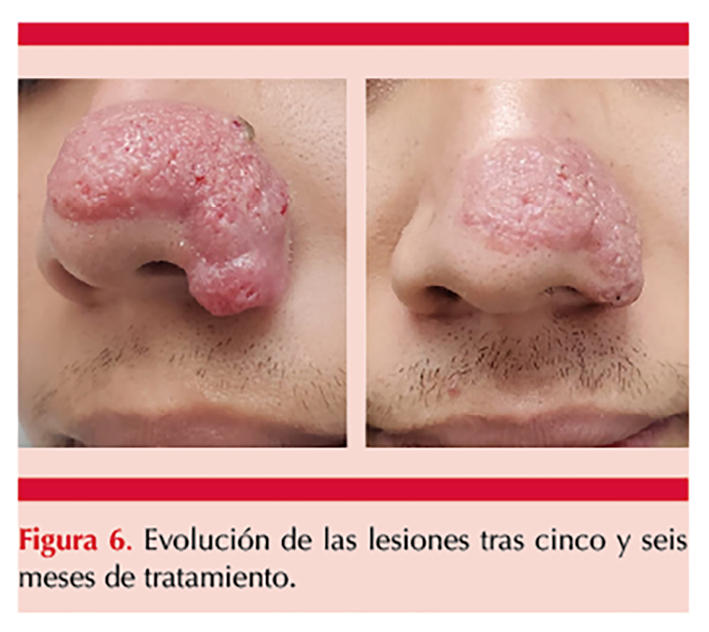
En la actualidad el paciente sigue en tratamiento y seguimiento en consulta, con alivio de la lesión respecto de la valoración inicial. Figura 6
DISCUSIÓN
La coccidioidomiciosis es una infección fúngica endémica con clínica variable, desde afección pulmonar a formas diseminadas al hueso, el sistema nervioso central o la piel.1 Las manifestaciones cutáneas dependen de la locación, el tiempo de evolución, la forma de inoculación y la inmunidad del huésped.5 En la coccidioidomicosis primaria cutánea las lesiones inician como una pápula o nódulo, formando, posteriormente, una placa con nódulos confluentes. También puede manifestarse como placas granulomatosas, ulceradas o verrugosas con costras mielicéricas.6 La incidencia exacta se desconoce porque no es una enfermedad de reporte obligatorio.7 Su identificación es un reto porque, según Benedict y colaboradores,8 antes de que el paciente busque atención médica transcurren, en promedio, 38 días. El paciente del caso acudió tres semanas después del inicio de la lesión con medicación previa.
Las pruebas serológicas son el patrón de referencia para el diagnóstico.9 En el caso de coccidioidomicosis cutánea debe tomarse biopsia de la lesión en la que se muestren las esférulas con células gigantes multinucleadas.10 Al encontrarse el paciente en zona endémica era imperativo descartar causas endémicas, por lo que la biopsia fue un auxiliar fundamental para el diagnóstico definitivo.
Asimismo, para clasificar la enfermedad como forma primaria, deben cumplirse los criterios establecidos por Wilson y colaboradores:11
1. Ausencia de antecedente de enfermedad pulmonar precedente a la aparición de la lesión cutánea.
2. Antecedente sugerente de inoculación.
3. Periodo de incubación corto de una a tres semanas entre el antecedente de inoculación y la aparición de la lesión inicial.
4. La lesión primaria debe parecerse a un chancro, como se observa en la tuberculosis o la sífilis. Debe ser relativamente indolora, firme, de aspecto nodular indurado o en placa con ulceración central.
5. Intradermorreacción a la coccidioidina positiva.
6. Títulos de fijación de complemento bajos o negativos.
7. Linfangitis y linfadenopatía local.
Para el tratamiento, los triazoles y la anfotericina B son los fármacos indicados.12 El itraconazol muestra un efecto superior en los casos diseminados y reduce el índice de recaída al suspender la terapia respecto del fluconazol. La duración del tratamiento es variable con un mínimo de tres años con vigilancia de los efectos secundarios de los azoles: pruebas de función hepática, alteraciones electrolíticas, leucopenia y fotosensibilidad.13
CONCLUSIONES
La coccidioidomicosis cutánea primaria es un tipo de manifestación clínica poco frecuente de esta enfermedad de implantación micótica; suele pasar inadvertida por su rareza y por su similitud clínica con otras enfermedades dermatológicas. La incidencia exacta de coccidioidomicosis permanece desconocida y los casos de afección primaria cutánea continúan siendo infradiagnosticados. La comunicación de este caso destaca la necesidad de considerar a las infecciones fúngicas profundas parte de los diagnósticos diferenciales en pacientes con lesiones cutáneas de evolución crónica, especialmente en los que tienen antecedentes relevantes, como la exposición ocupacional o ambiental en regiones endémicas, como el paciente del caso. Un enfoque diagnóstico integral, sustentado en la correlación clínica, microbiológica e histológica, con la adecuada aplicación de los criterios de Wilson con exclusión de daño sistémico, facilita la elección de un tratamiento dirigido y oportuno, lo que favorece una mejor evolución clínica y reduce el riesgo de complicaciones.
REFERENCIAS
1. Reyna-Rodríguez IL, Ocampo-Candiani J, Chavez-Alvarez S. Primary cutaneous coccidioidomycosis: An update. Am J Clin Dermatol 2020. http://doi.org.10.1007/s40257-020-00525-z
2. Laniado-Laborín R. Coccidioidomicosis. Más que una enfermedad regional. Rev Inst Nal Enf Resp Mex 2006; 19 (4): 301-308.
3. Abac-Hernández EF, González-Martínez LY, Vázquez-Peña DY, et al. Coccidioidomicosis cutánea. Una revisión de los casos reportados en México. Dermatol CMQ 2024; 22 (2): 182-188.
4. Garcia Garcia SC, Salas Alanis JC, Flores MG, et al. Coccidioidomycosis and the skin: a comprehensive review. An Bras Dermatol 2015; 90 (5): 610–619. http://doi.org.10.1590/abd1806-4841.2015380
5. Lee G, Scott GA, Munsiff SS, Richardson CT. Locally recurrent primary cutaneous coccidioidomycosis. JAAD Case Rep 2021; 16: 161-163. http://doi.org.10.1016/j.jdcr.2021.08.036
6. Arce, M., Gutierrez-Mendoza, D. Primary and disseminated cutaneous coccidioidomycosis: Clinical aspects and diagnosis. Curr Fungal Infect Rep10, 132–139 (2016). https://doi.org/10.1007/s12281-016-0263-7
7. Ortiz-Flores MF, Aguilar-Sarmiento AS, Ortíz-Barranco I, et al. Coccidioidomicosis diseminada. ¿Inmigración como factor de riesgo? Dermatol Rev Mex 2020; 64 (2): 215-218.
8. Benedict K, Ireland M, Weinberg MP, et al. Enhanced surveillance for coccidioidomycosis, 14 US states, 2016. Emerg Infect Dis 2018; 24: 1444-1452. http://doi.org.10.3201/eid2408.171599
9. Blair JE, Coakley B, Santelli AC, et al. Serologic testing for symptomatic coccidioidomycosis in immunocompetent and immunosuppressed hosts. Mycopathologia 2006; 162 (5): 317- 324. http://doi.org.10.1007/s11046-006-0062-10
10. Remmert N, Feuillet P, Rangaswamy B. Cutaneous coccidioidomycosis presenting as a facial rash. Southwest Resp Crit Care Chronicles 2025; 13 (54): 23-26. http://doi.org.10.12746/swrccc.v13i54.13611
11. Wilson JW, Smith CE, Plunkett OA. Primary cutaneous coccidioidomycosis; the criteria for diagnosis and a report of a case. Calif Med 1953; 79 (3): 233-12.
12. Thompson GR, Lewis JS, Nix DE, Patterson TF. Current concepts and future directions in the pharmacology and treatment of coccidioidomycosis. Medical Mycol 2019; 57: S76-S84. https://doi.org/10.1093/mmy/myy0213
13. Hernandez H, Erives VH, Martinez LR. Coccidioidomycosis: Epidemiology, fungal pathogenesis, and therapeutic development. Curr Trop Med Rep 2019; 6 (3): 132-144. http://doi.org.10.1007/s40475-019-00184-z
Recibido: mayo 2025
Aceptado: junio 2025
Este artículo debe citarse como: Izabal-Tinajero NM, Sánchez-Guanches MJ, Cárdenas-Sánchez RV, Sandoval-Meza SH. Implantación de la enfermedad fiebre del Valle en la piel: coccidioidomicosis primaria en la nariz. Dermatol Rev Mex 2025; 69 (6): 925-929.