Aplasia cutis: a rare condition.
Dermatol Rev Mex. 2024; 68 (2): 275-278. https://doi.org/10.24245/drm/bmu.v68i2.9631
Mario Nicolás Ayala Lozano,1 Julio César Velasco Castro,2 José Luis Cruz Urrego,3 Gloria Valentina Mosquera Sepúlveda,3 Lorena García Agudelo4
1 Médico interno, Universidad de Boyacá.
2 Médico general, Departamento de Investigación.
3 Médico interno, Universidad Cooperativa de Colombia.
4 Médica epidemióloga. Líder programa de Investigación.
Hospital Regional de la Orinoquia-Yopal, Casanare, Colombia.
Estimado Editor:
La aplasia cutis congénita fue descrita por Cordon en 1767, al observarla en las extremidades de dos pacientes. En 1826 William Campbell identificó que esta afección ocasionó defectos en la piel cabelluda en dos pacientes que fallecieron, uno por hemorragia del seno sagital superior y otro por hidrocefalia.1 La aplasia cutis congénita es una condición congénita rara, ocurre en el 0.01% de los nacimientos, se estima una incidencia de 0.5 a 3 casos por cada 10,000 habitantes; la mortalidad es del 18 al 50% de los casos, afecta toda la población en general y se han informado aproximadamente 500 casos en la bibliografía.2 Se caracteriza por la ausencia de capas de piel y ocasionalmente de otras estructuras subyacentes, puede ser local o generalizada afectando la línea media del vértice del cráneo y, con menos frecuencia, el periostio y huesos subyacentes.3,4 La etiopatogenia de la aplasia cutis congénita aún no está bien establecida; sin embargo, se describe que es de origen multifactorial al ocasionar alteraciones en el desarrollo, degeneración de la piel durante la gestación o ambas.5,6 Entre los factores de riesgo se han descrito las alteraciones vasculares, eventos trombóticos, traumatismos de las embarazadas, anomalías cromosómicas o mutaciones genéticas, displasia ectodérmica, defectos del tubo neural, ingesta de medicamentos como misoprostol, benzodiazepinas, ácido valproico, cocaína, metotrexato, inhibidores de la enzima convertidora de angiotensina y el metimazol.7,8
CASO CLÍNICO
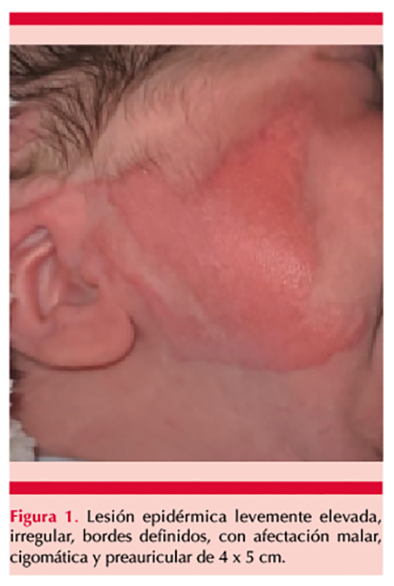
Recién nacido de sexo masculino en quien durante el examen físico se evidenció en la hemicara derecha una lesión epidérmica levemente elevada, irregular, de bordes definidos, con afectación malar, cigomática y preauricular de 4 x 5 cm (Figura 1), con micropápulas, sin masas ni adenomegalias cervicales; el ojo izquierdo no tenía anormalidades y en el globo ocular derecho, en la conjuntiva bulbar, se evidenció una lesión elevada que se extendía a mitad de la córnea, de características quísticas; asimismo, una mucosa eritematosa que afectaba la pupila y microtia grado I, sin otras alteraciones al examen físico. Durante la estancia hospitalaria, requirió fototerapia simple durante dos días por ictericia Kramer III, con bilirrubinas totales de 13.39 mg/dL, bilirrubina directa de 0.61 mg/dL y bilirrubinas transcutáneas: frontal de 10.9 mg/dL y tórax de 11 mg/dL. El neonato estuvo estable durante la hospitalización, los signos vitales se mantuvieron en normalidad, por lo que al día fue dado de alta con seguimiento ambulatorio por el servicio de Dermatología. Por evolución clínica favorable y hallazgos imagenológicos el paciente fue dado de alta con manejo conservador de tratamiento antibiótico tópico y vaselina; igualmente se dio cita para control por el servicio de Dermatología para seguimiento y observación para futuro tratamiento quirúrgico por el servicio de Cirugía plástica.
DISCUSIÓN
La aplasia cutis es un hallazgo clínico neonatal de ausencia o defectos que afectan la piel y que abarca trastornos heterogéneos de diversas causas. Algunos estudios9,10 informaron que del 70 al 90% de las lesiones se localizan en el vértice de la piel cabelluda; se manifiestan como lesiones solitarias o múltiples, no inflamatorias, bien delimitadas, en forma de lámina o que aparecen como parches con formas irregulares, de tamaño y afectación variable y profundidades de la piel.11 La aplasia cutis congénita puede tener tamaños y profundidades variables; puede afectar solamente la epidermis o la dermis superior, o extenderse hasta la dermis profunda, el tejido subcutáneo y raramente al periostio, el cráneo y la duramadre.12 AlShehri describe que la aplasia cutis puede ocurrir en otras localizaciones como en el tórax, el abdomen o las extremidades,5 como en el caso clínico comunicado, que se encontró en la hemicara derecha una lesión epidérmica levemente elevada, irregular, de bordes definidos, con afectación malar, cigomático y preauricular de 4 x 5 cm.
La aplasia cutánea congénita es una afección poco frecuente, con cifras de mortalidad extremadamente altas que varían entre el 20 y el 55%; por ello es de gran importancia examinar todo el tegumento para buscar alteraciones dermatológicas como la aplasia cutis y realizar una valoración completa de las lesiones.13 Por esta razón es probable que la aplasia cutis no se diagnostique, ya que las lesiones aisladas más leves en los recién nacidos sanos a menudo podrían pasar inadvertidas.14 El diagnóstico de la aplasia cutis es clínico principalmente; sin embargo, por su baja prevalencia es necesario descartar otras alteraciones más frecuentes, como cutis marmorata, telangiectasia, disrafia espinal, estenosis craneal, onfalocele, atresia pilórica, displasia dérmica focal y síndrome de Johanson-Blizzard, mediante la analítica sanguínea y estudios de imagen prenatales.15 La biopsia es un estudio histopatológico esencial cuando no existe exactitud clínica del diagnóstico o cuando el paciente cursa con otras alteraciones poco específicas en la piel para demostrar la ausencia de epidermis, dermis y grasa subcutánea.16,17 Las complicaciones de la aplasia cutis congénita son poco frecuentes y no se asocian con su mortalidad; las más frecuentes son: infección local, descamación, meningitis, trombosis del seno sagital, hemorragias, infecciones óseas y desequilibrio electrolítico; igualmente, este padecimiento se asocia con malformaciones morfológicas, como meningomielocele, angiomatosis, estenosis craneal, gastrosquisis y extrofia vesical.18,19 En vista de la baja incidencia y de la bibliografía limitada de la aplasia cutis, representa grandes desafíos para los médicos, por lo que es de gran importancia resaltar la trascendencia de los factores de riesgo y diagnóstico de este padecimiento para prevenir potenciales complicaciones.
REFERENCIAS
1. Cammarata-Scalisi F, Diociaiuti A, de Guerrero B, Willoughby CE, et al. Membranous aplasia cutis congenita in trisomy 18. Ital J Pediatr 2020; 46 (1): 120. doi: 10.1186/s13052-020-00885-6.
2. Bajpai M, Pal K. Aplasia cutis cerebri with partial acrania–total reconstruction in a severe case and review of the literature. J Pediatr Surg 2003; 38 (2): e4. doi: 10.1053/jpsu.2003.50064.
3. Verhelle NA, Heymans O, Deleuze JP, Fabre G, et al. Abdominal aplasia cutis congenita: case report and review of the literature. J Pediatr Surg 2004; 39 (2): 237-9. doi: 10.1016/j.jpedsurg.2003.10.021.
4. Magliah T, Alghamdi F. Aplasia cutis congenita: A case report. Case Rep Dermatol 2018; 10 (2): 182-186. doi: 10.1159/000490786.
5. AlShehri W, AlFadil S, AlOthri A, Alabdulkarim AO, et al. Aplasia cutis congenita of the scalp with a familial pattern: A case report. World J Plast Surg 2016; 5 (3): 298-302.
6. Brzezinski P, Pinteala T, Chiriac AE, Foia L, et al. Aplasia cutis congenita of the scalp–what are the steps to be followed? Case report and review of the literature. An Bras Dermatol 2015; 90 (1): 100-3. doi: 10.1590/abd1806-4841.20153078.
7. Mugarab-Samedi V, Lodha A, ElSharkawy A, Al Awad E. Aplasia cutis congenita as a result of interstitial laser therapy for fetal reduction in monochorionic twins: Conservative approach and outcome. Int J Surg Case Rep 2017; 41: 68-70. doi: 10.1016/j.ijscr.2017.10.007.
8. Mukhtar-Yola M, Mshelia L, Mairami AB, Otuneye AT, et al. Aplasia cutis congenita: a report of two cases from National Hospital Abuja, Nigeria and review of the literature. Pan Afr Med J 2020; 36: 291. doi: 10.11604/pamj.2020.36.291.24523.
9. Frieden IJ. Aplasia cutis congenita: a clinical review and proposal for classification. J Am Acad Dermatol 1986; 14 (4): 646-60. doi: 10.1016/s0190-9622(86)70082-0.
10. Schierz IAM, Giuffrè M, Del Vecchio A, Antona V, Corsello G, et al. Recognizable neonatal clinical features of aplasia cutis congenita. Ital J Pediatr 2020; 46 (1): 25. doi: 10.1186/s13052-020-0789-5.
11. Verhelle NA, Heymans O, Deleuze JP, Fabre G, et al. Abdominal aplasia cutis congenita: case report and review of the literature. J Pediatr Surg 2004; 39 (2): 237-9. doi: 10.1016/j.jpedsurg.2003.10.021.
12. Orgun D, Horiguchi M, Hayashi A, Shimoji K, et al. Conservative treatment of large aplasia cutis congenita of the scalp with bone defect with basic fibroblast growth factor application. J Craniofac Surg 2017; 28 (2): e154-e158. doi: 10.1097/SCS.0000000000003347.
13. Colon-Fontanez F, Fallon Friedlander S, Newbury R, Eichenfield LF. Bullous aplasia cutis congenita. J Am Acad Dermatol 2003; 48 (5 Suppl): S95-S98. doi: 10.1067/mjd.2003.150
14. Cambiaghi S, Schiera A, Tasin L, Gelmetti C. Aplasia cutis congenita in surviving co-twins: four unrelated cases. Pediatr Dermatol 2001; 18 (6): 511-515. doi: 10.1046/j.1525-1470.2001.1861998.
15. Tempark T, Shwayder TA. Aplasia cutis congenita with fetus papyraceus: report and review of the literature. Int J Dermatol 2012; 51 (12): 1419-1426. doi: 10.1111/j.1365-4632.2012.05545.
16. Visva S, Jana A, Murray H, John E. Preterm premature rupture of membranes associated with aplasia cutis congenital and fetus papyraceous. Aust N Z J Obstet Gynaecol 1996; 36: 90-1. doi: 10.1111/j.1479-828x.1996.tb02934.x.
17. Thadchanamoorthy V, Dayasiri K, Thirukumar M, Thamilvannan N, et al. Multiple aplasia cutis congenita type V and fetus papyraceous: a case report and review of the literature. J Med Case Rep 2021; 15 (1): 110. doi: 10.1186/s13256-021-02662-3.
18. Morrow D, Schelonka R, Krol A, Davies M, et al. Type V aplasia cutis congenita: case report, review of the literature, and proposed treatment algorithm. Pediatr Dermatol 2013; 30 (6): e208-13. doi: 10.1111/j.1525-1470.2012.01742.x.
19. Drolet B, Prendiville J, Golden J, Enjolras O, et al. Membranous aplasia cutis’ with hair collars. Congenital absence of skin or neuroectodermal defect? Arch Dermatol 1995; 131 (12): 1427-1431. doi:10.1001/archderm.1995.01690240091015.
Recibido: diciembre 2022
Aceptado: marzo 2023
Este artículo debe citarse como: Ayala-Lozano MN, Velasco-Castro JC, Cruz-Urrego JL, Mosquera-Sepúlveda GV, García-Agudelo L. Aplasia cutis: una afección infrecuente. Dermatol Rev Mex 2024; 68 (2): 275-278.

