Erythema multiforme in a COVID-19 positive patient.
Dermatol Rev Mex. 2020; 64 (4): 491-495.
Luis Alberto Bonilla-Arcaute,1 José Enrique Pons-Taracena,2 María Teresa Barrón-Tapia,3 Marco Cruz-Peña4
1 Director del Hospital Regional Naval de Mazatlán, Mazatlán, Sinaloa, México.
2 Médico adscrito, Hospital Naval de Isla Mujeres, Quintana Roo, México.
3 Médico adscrito, Hospital Regional Adolfo López Mateos, Ciudad de México.
4 Médico adscrito a la Clínica Dermaonco, Mazatlán, Sinaloa.
ANTECEDENTES
La enfermedad por coronavirus (COVID-19) se manifiesta principalmente con fiebre y síntomas respiratorios llegando a afectar órganos y sistemas que incluyen manifestaciones cardiovasculares y gastrointestinales.1
Las manifestaciones cutáneas se consideran infrecuentes en la manifestación del COVID-19 y raramente descritas en la bibliografía.²
Sin embargo, a medida que fue avanzando el tiempo ocurrieron series y reportes de casos de lesiones en la piel de pacientes con COVID-19 confirmados, que incluyen manifestaciones clínicas parecidas a los exantemas virales (exantema morbiliforme, exantema petequial, manchas eritemato-purpúricas, urticaria, vesículas tipo varicela) y lesiones en la piel acompañadas de vasculopatía (cianosis periférica, bulas y gangrena, livedo reticularis unilateral transitorio, pápulas eritematosas en las manos parecidas a los sabañones).² Hay un grupo de pacientes que no son COVID-19 confirmados por prueba que muestran urticaria y manchas eritemato-violáceas con vesículas y costras hemáticas dolorosas en su interior.
Así como otros virus ARN, COVID-19 puede manifestarse con lesiones dermatológicas.³ Reconocer y comprender que hay lesiones en la piel que son de utilidad para ayudarnos a establecer el diagnóstico de esta enfermedad es importante para lograr un manejo temprano y efectivo del padecimiento.4
CASO CLÍNICO
Paciente femenina de 26 años de edad, originaria de Veracruz y residente de Isla Mujeres, Quintana Roo, soltera, militar en activo, que negó antecedentes heredofamiliares, gineco-obstétricos y no patológicos, posoperada de amigdalectomía en su infancia.
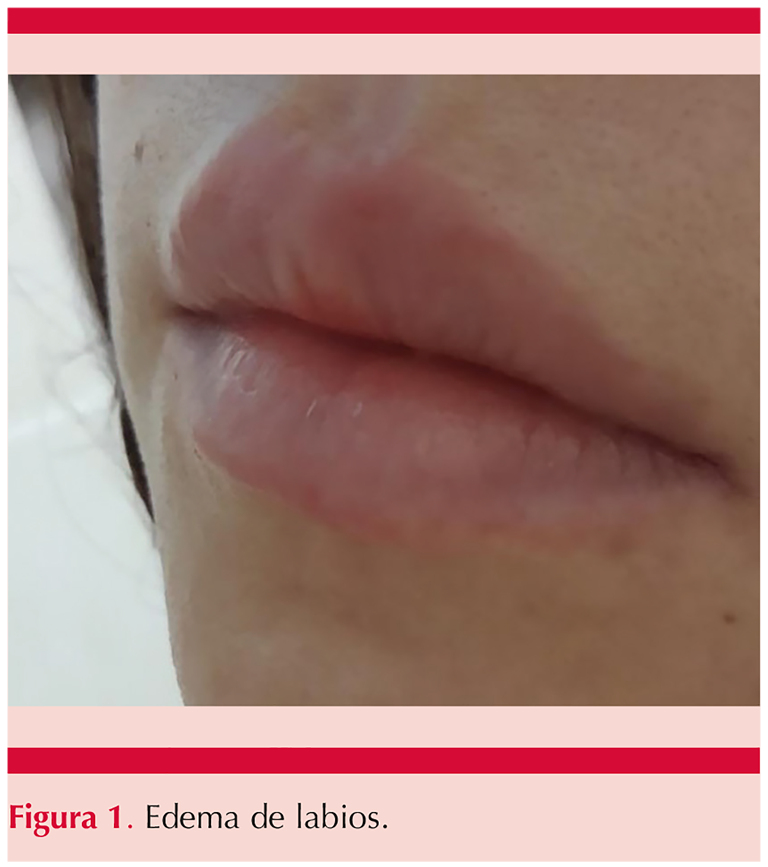
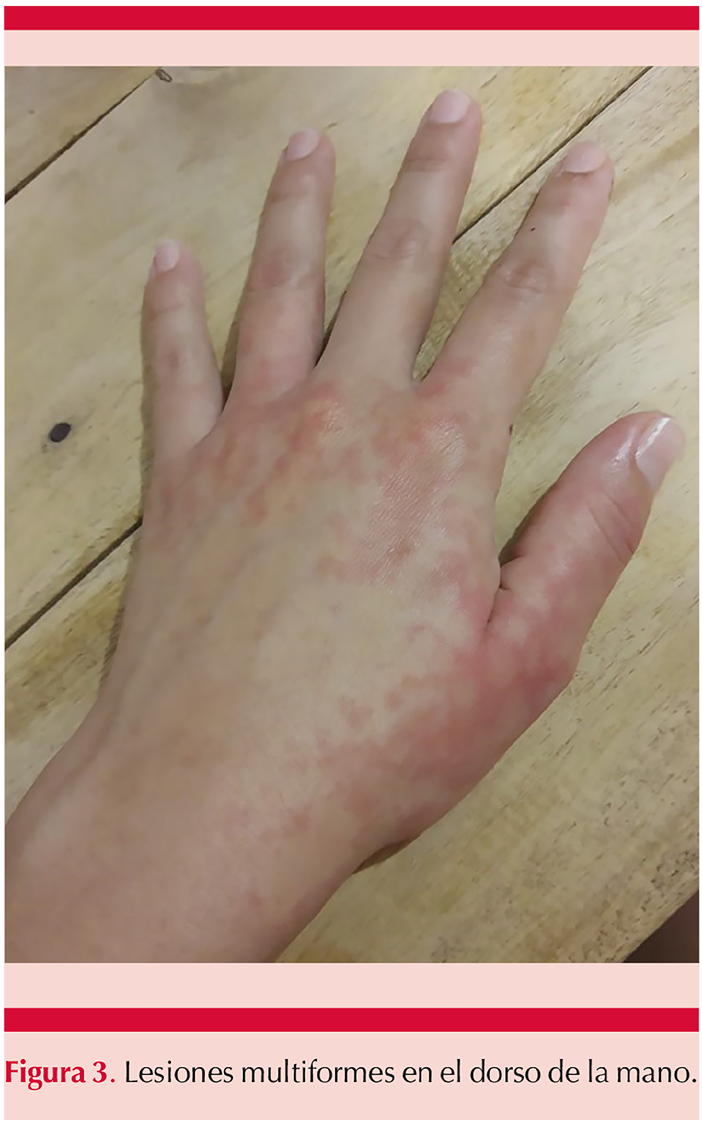
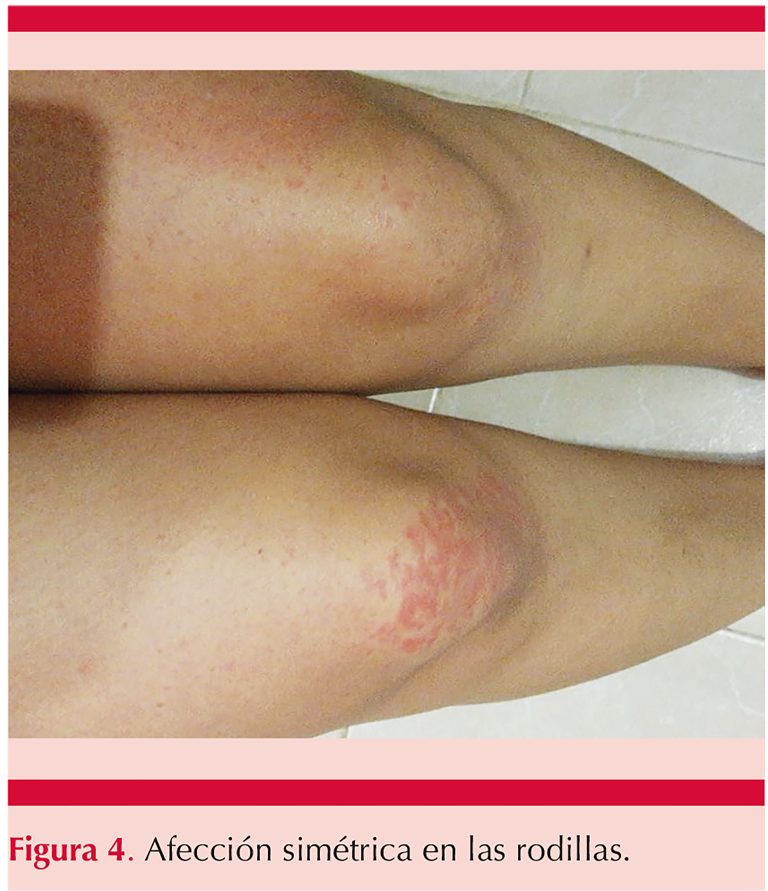
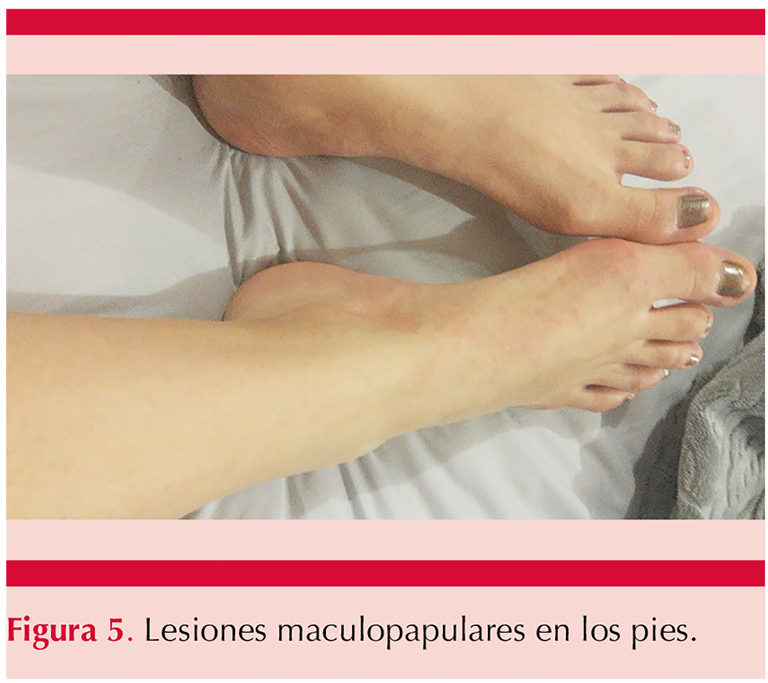
Padecía una dermatosis diseminada, bilateral, simétrica, que afecta la cara en los labios, las extremidades superiores en las manos, afectando de éstas el dorso y la palma. Afectaba también las extremidades inferiores en las rodillas y los pies en el dorso y las plantas. La dermatosis estaba constituida en los labios por eritema y edema (Figura 1) y en el resto de la topografía, inicialmente por lesiones urticariales y posteriormente lesiones tipo máculas eritematosas, algunas aisladas y la mayor parte confluentes, algunas circulares, eritematosas en la periferia y con el centro más pálido, dando el característico aspecto de lesiones en diana (Figuras 2 a 5), de un día de evolución. Las lesiones se acompañaban de prurito. Se automedicó con difenhidramina cada 12 horas sin respuesta adecuada. Tres días después se agregó fiebre no cuantificada, acompañada de mialgias y artralgias, así como odinofagia. Al quinto día de iniciar su padecimiento acudió al hospital por padecer cefalea, ataque al estado general, odinofagia, fiebre de 38.3ºC y la persistencia de lesiones maculares eritematosas en los pies, las rodillas y las manos.

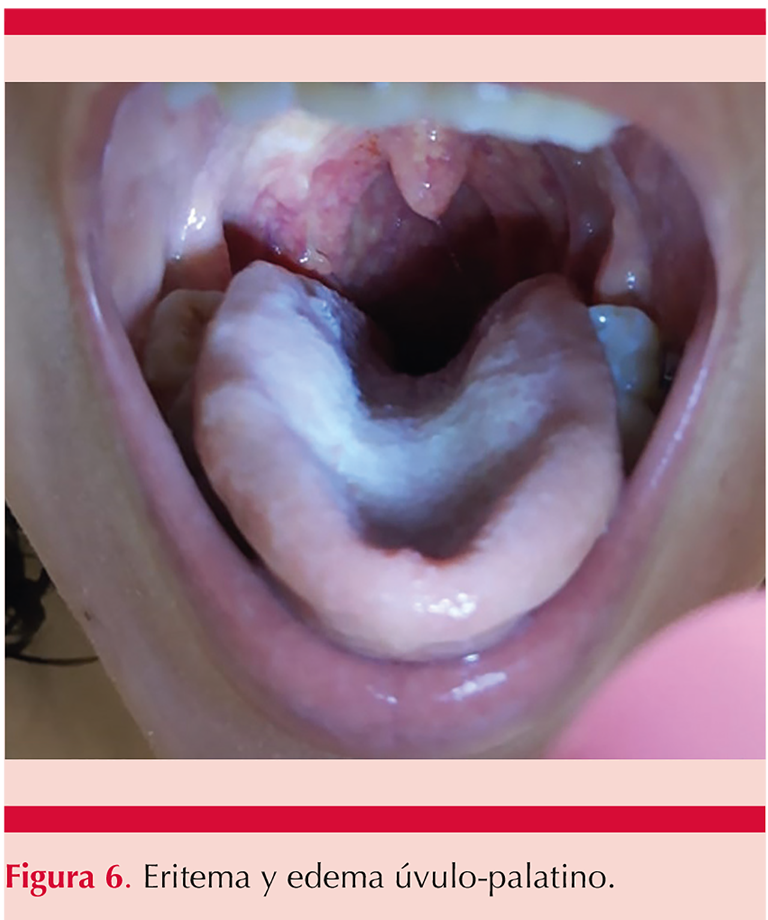
En el resto de la exploración física se observó eritema, edema y puntilleo amarillento en el paladar y la úvula (Figura 6).
Con el diagnóstico de eritema multiforme y probable infección por COVID-19, se le realizó prueba SARS-CoV-2, se inició tratamiento con paracetamol 500 mg vía oral por una semana y cetirizina 10 mg cada 24 horas por 10 días, cuidados generales de la piel y aislamiento domiciliario.
La paciente confirmó 48 horas después que la prueba fue positiva. A los siete días acudió a revisión con alivio importante del cuadro respiratorio y con remisión de las lesiones dermatológicas.
DISCUSIÓN
La infección por COVID-19 representa un reto debido a que se trata de una enfermedad nueva; sin embargo, la experiencia en otros países en los que ha ocurrido antes ha mostrado datos científicos que han ayudado a su identificación, pronóstico y tratamiento.
En el caso de las manifestaciones cutáneas, se han podido agrupar diferentes patrones morfológicos, que a su vez nos pueden predecir su evolución.2,5 Estas lesiones pueden clasificarse en dos grandes grupos según el mecanismo patogénico: 1) características clínicas similares a exantemas virales, como una respuesta inmunitaria a nucleótidos virales y 2) erupciones secundarias a consecuencias causadas por el COVID-19, especialmente vasculitis y vasculopatía trombótica.
El eritema multiforme se describe como un padecimiento mucocutáneo agudo, que abarca desde una variante de alivio espontáneo, leve, que se manifiesta con lesiones cutáneas acrales, centrípetas, simétricas y polimorfas (eritema, pápulas, vesículas, ampollas, placas urticarianas y lesiones en blanco de tiro o en diana), hasta una variante progresiva, fulminante y grave, con necrosis mucocutánea extensa (eritema multiforme mayor) que puede progresar a otras afecciones, como el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica.5,6
En términos patogénicos, se acepta que las lesiones del eritema multiforme se deben a una reacción de hipersensibilidad antigénica tipo III mediada por inmunocomplejos que provocarían una vasculitis y secundariamente una necrosis isquémica del epitelio o una reacción tipo IV mediada por linfocitos T. Los principales antígenos asociados son farmacológicos y microbianos, de estos últimos, los de tipo viral son los más relacionados e incluyen herpes simple 1 y 2, Coxsackie, SIDA, virus de Epstein-Barr, hepatitis A, B, y C, herpes zoster, influenza y ahora el virus pandémico SARS-CoV-2 (COVID-19).
En el caso que comunicado, la paciente inició con un cuadro atípico, al que se le agregó fiebre y lesiones en la boca y la piel; sin embargo, la automedicación sigue siendo un problema cultural, porque retrasa el diagnóstico y el tratamiento oportuno. Aun así, al integrar los antecedentes y el estudio clínico de las lesiones en la piel, tomando la experiencia de los países con gran cantidad de casos, puede sospecharse el diagnóstico y confirmarlo con la positividad de la prueba.
Aunque existen artículos en los que se realizó toma de biopsia, probablemente con fines académicos, en estos casos no se recomienda pues el diagnóstico es clínico; según la experiencia de otros artículos en la biopsia se describe leve infiltrado perivascular con predominio de células mononucleares rodeado de vasos sanguíneos superficiales.1
CONCLUSIÓN
El hallazgo de lesiones dermatológicas en pacientes que se presume pueden padecer COVID-19 resulta en ayuda importante en la correlación de la enfermedad, la falta de pruebas, el tiempo de entrega de los resultados puede aprovecharse para integrar o sospechar el padecimiento
Existen casos de pacientes con lesiones dermatológicas únicamente, sin otro dato de importancia, en este caso la paciente sí tuvo fiebre, odinofagia y ataque al estado general, además de las lesiones en la piel.
La automedicación es un problema cultural que hay que seguir combatiendo para hacer conciencia de las posibles complicaciones, como la modificación del cuadro clínico y el retardo en el diagnóstico.
REFERENCIAS
1. Rivera-Oyola R, Koschitzky M . Dermatologic findings in 2 patients with COVID-19. J Am Acad Dermatol 2020;6:537-9.
2. Suchonwanit P, Leerunyakul K, Kositkuljorn C. Cutaneous manifestations in COVID-19: Lessons learned from current evidence. J Am Acad Dermatol 2020;e1. doi: 10.1016/j.jaad.2020.04.094
3. Quintana-Castanedo L, Feito-Rodriguez M, Urticarial exanthema as early diagnostic clue for COVID-19 infection. J Am Acad Dermatol 2020;6:498-9. doi: 10.1016/j.jdcr.2020.04.026
4. Najarian D. Morbilliform exanthema associated with COVID-19. J Am Acad Dermatol 2020;6:493-4. DOI: 10.1016/j.jdcr.2020.04.015
5. Galvan C, Catala A, Carretero G. Classification of the cutaneous manifestations of COVID-19: a rapid Prospective nationwide consensus study in Spain with 375 cases. Br J Dermatol 2020;94. https://doi.org/10.1111/bjd.19163
6. Jimenez-Cauhe J, Ortega Quijano D, Prieto-Barrios M. COVID-19 present with a rash and be mistaken for Dengue: petechial rash in a patient with COVID-19infection. J Am Acad Dermatol 2020. DOI:https://doi.org/10.1016/j.jaad.2020.03.036

