Dermatol Rev Mex. 2025; 69 (2): 313-317. https://doi.org/10.24245/dermatolrevmex.v69i2.10457
Andrea Zaragoza Navarro,1 Julio César Aguilar Pérez,3 Lilia Brigitte Estrella Tejeda,2 Diana Valeria Jiménez Peña,4 Rosa del Carmen Peña Alonso5
1 Residente de primer año de Medicina Interna. Hospital Regional Valentín Gómez Farías, ISSSTE, Jalisco, México.
2 Residente de primer año de Dermatología.
Hospital Regional Dr. Valentín Gómez Farías, ISSSTE, Jalisco, México.
3 Residente de tercer año de Dermatología, Instituto Dermatológico de Jalisco Dr. José Barba Rubio, Jalisco, México.
4 Médico pasante de servicio social, Centro de Salud Urbano Guadalupe Peralta, Aguascalientes, México.
5 Médico dermatólogo, Unidad Integral de Dermatología Dermatoláser, Aguascalientes, México.
ANTECEDENTES
Las tuberculides, descritas como una variedad de la tuberculosis cutánea, son reacciones cutáneas a distancia que aparecen como resultado de hipersensibilidad a Mycobacterium tuberculosis (M. tuberculosis) o a sus antígenos micobacterianos.1 La tuberculide nodular de la cara, también conocida como tuberculide rosaceiforme de Lewandowsky, fue descrita en 1917.2 Esta dermatosis es discutida por carecer de fundamento etiológico, por lo que posteriormente se replanteó su concepto como erupción rosaceiforme de Lewandowsky.3
Por la dificultad diagnóstica que puede llegar a suponer este padecimiento comunicamos un caso clínico y una revisión precisa de la bibliografía en busca de esclarecer el concepto de esta enfermedad y resaltar su relevancia.
CASO CLÍNICO
Paciente femenina de 45 años, con antecedente de hipertensión arterial sistémica de 10 años de evolución, tratada y controlada, que inició su padecimiento actual en febrero de 2022, con la aparición de pápulas alrededor de la boca que paulatinamente fueron extendiéndose a las mejillas, la frente y los párpados. La paciente refirió haber aplicado crema con betametasona, clotrimazol y gentamicina durante dos meses sin obtener mejoría.
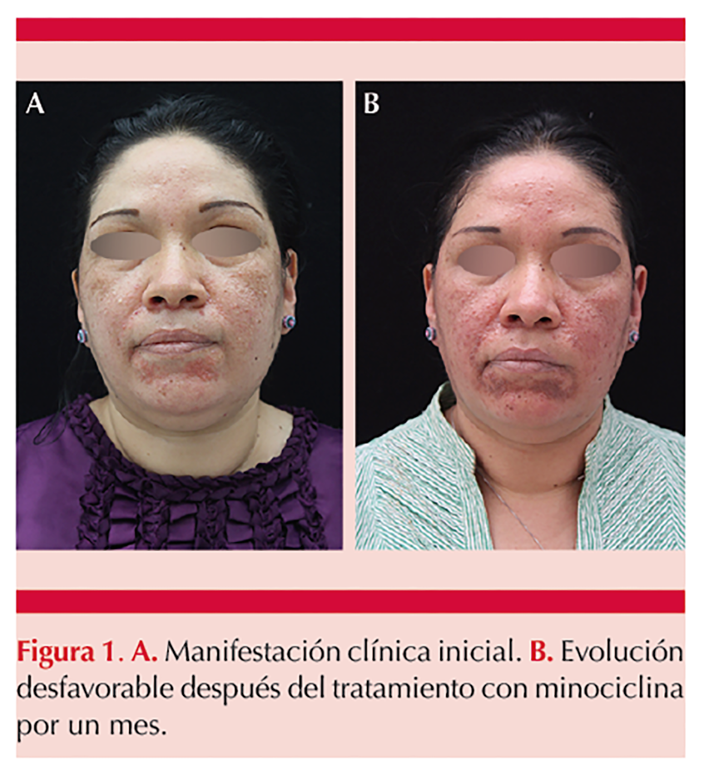
A la exploración física se observó una dermatosis localizada que afectaba la cabeza en la cara, en la región frontal, los párpados, las mejillas, la región peribucal y el mentón. Estaba constituida por múltiples pápulas eritematosas, algunas confluentes en placas irregulares y de bordes precisos (Figura 1A). Inicialmente se sospechó de dermatitis perioral agravada por la aplicación de corticosteroides y el uso de cubrebocas, por lo que se suspendió el tratamiento tópico y se inició tratamiento con 100 mg de minociclina cada 24 horas durante 30 días. Sin embargo, al finalizar, aparecieron más lesiones, por lo que se decidió tomar una biopsia. Figura 1B
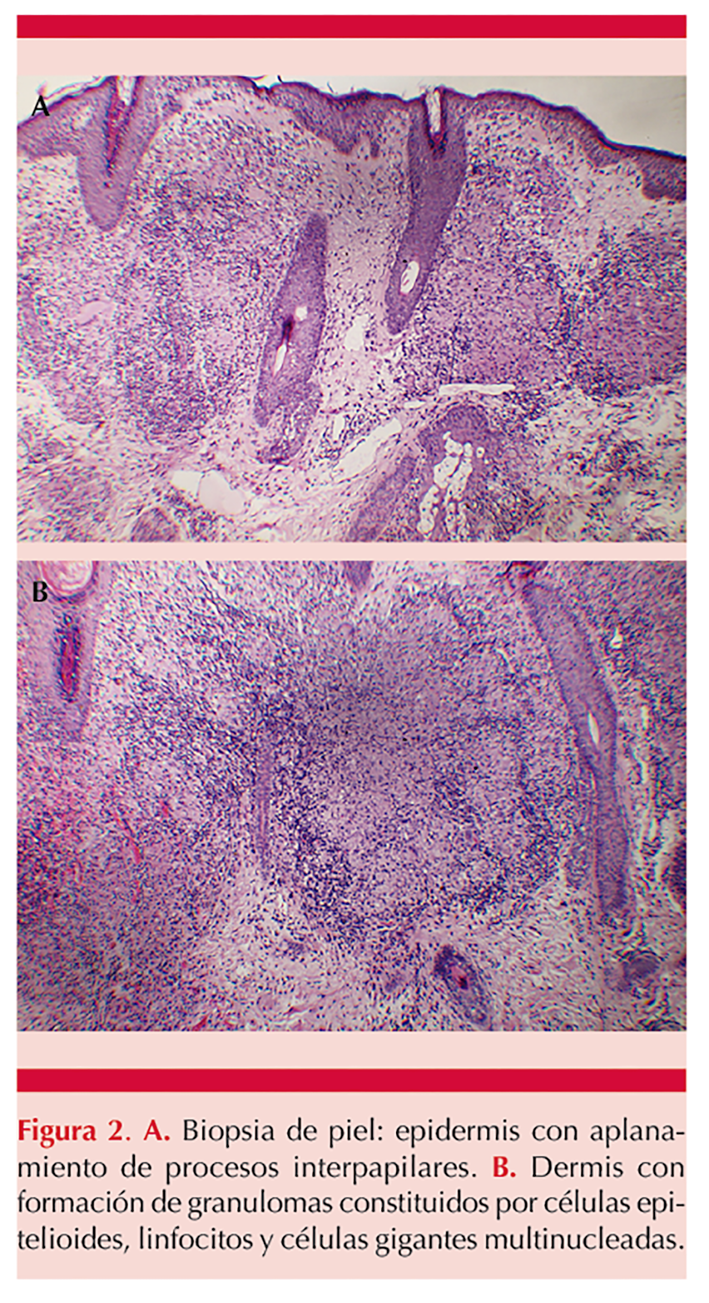
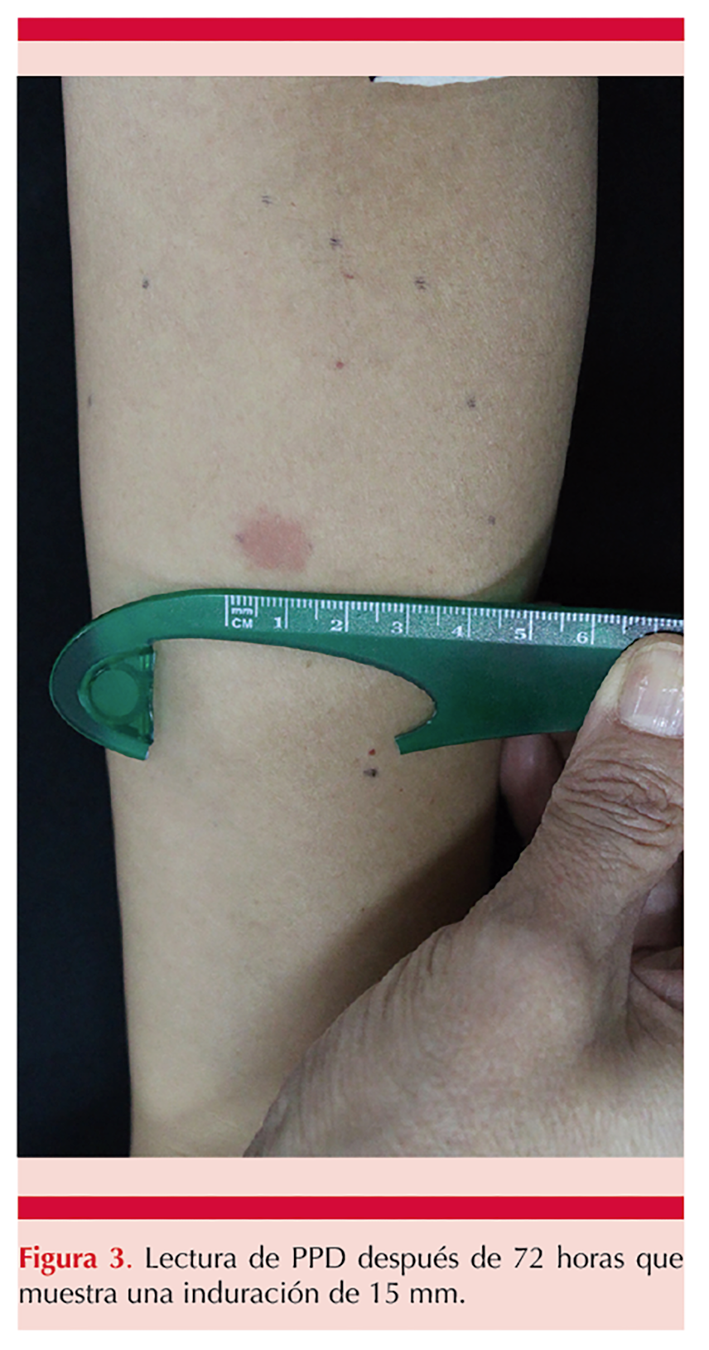
En el estudio histopatológico se observaron granulomas epitelioides (Figura 2), por lo anterior, se practicó una prueba de tuberculina con el derivado proteico purificado (PPD), que resultó positiva con una induración de 15 mm (Figura 3). La radiografía de tórax no evidenció anormalidades.
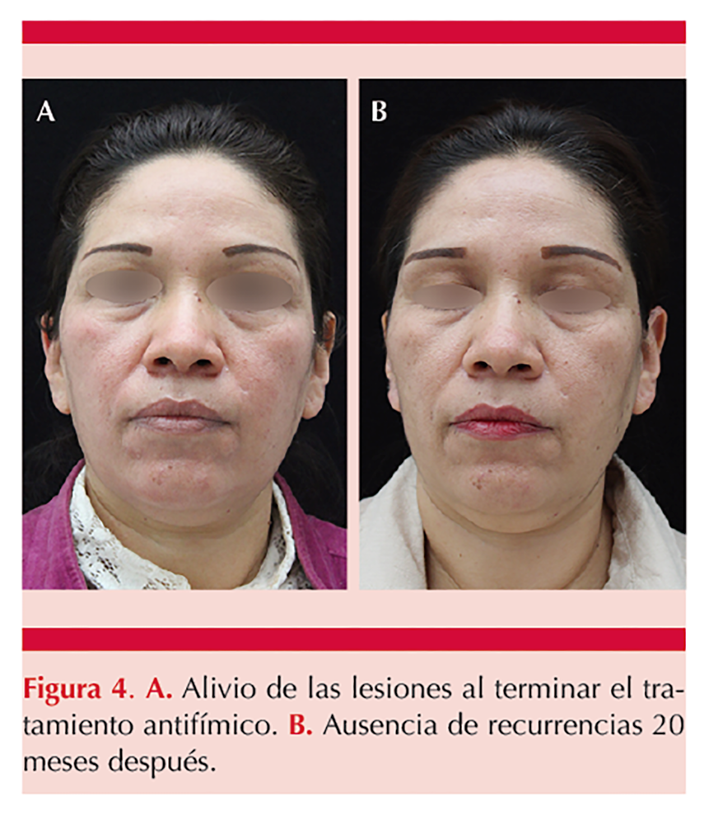
Con la correlación clínico-patológica y el resultado de PPD positivo se estableció el diagnóstico de tuberculide. Ante la imposibilidad económica de practicar otro método diagnóstico de tuberculosis latente, se decidió iniciar tratamiento con el régimen nacional contra tuberculosis con base en isoniazida, rifampicina, pirazinamida y etambutol durante dos meses, seguido de cuatro meses de rifampicina e isoniazida. En el seguimiento a seis meses se observó aclaramiento total de las lesiones y ausencia de recurrencias a 20 meses de haber terminado el tratamiento. Figura 4
DISCUSIÓN
El reporte global de nuevos casos de tuberculosis de 2022 fue de 7.5 millones, que corresponde a la cifra más alta desde el inicio de su vigilancia por la Organización Mundial de la Salud en 1995. En México, la tasa estimada de incidencia en 2022 fue de 10-49 por cada 100,000 habitantes.4 La tuberculosis cutánea es una forma rara de tuberculosis extrapulmonar; su incidencia no es clara: muchos reportes de tuberculosis no la mencionan, pero, según las series revisadas, se estima que representa del 1 al 3% de todos los casos.5-8
La tuberculosis cutánea es una enfermedad crónica infecciosa que puede tener un amplio espectro de manifestaciones clínicas.5,6,7 Darier describió a las tuberculides en 1896 como una reacción a distancia a M. tuberculosis.9,10 El diagnóstico se establecía en individuos con tuberculosis previa o actual, una reacción intensa al PPD, histopatología semejante a la de tuberculosis y alivio tras el tratamiento con medicamentos antituberculosos.11,12
Felix Lewandowsky describió la tuberculide nodular a partir del caso de una mujer de 30 años que manifestó, de forma recurrente en el verano, una dermatosis caracterizada por lesiones que él llamó “eflorescencias” de color rojo-azulado y rojo-marrón, que hoy en día podríamos adaptar, con base en la descripción original, a pápulas y nódulos. Además, observó una coloración amarillo-marrón a la diascopia. La paciente tuvo reacción a la tuberculina y una imagen histopatológica con formación de granulomas tuberculoides. Ante esto, él hizo la diferenciación de la rosácea por la aparición rápida de las lesiones y sugirió que pudiera tratarse de tuberculides.2
En la actualidad podría aceptarse que la tuberculide rosaceiforme se manifiesta en uno y otro sexo, pero predomina en mujeres entre 15 y 30 años. Se distingue por la aparición súbita de pápulas y nódulos eritematosos o amarillentos, puede haber telangiectasias y cicatrices atróficas. Afecta primordialmente la cara y tiene un carácter eruptivo.10,13,14,15
En el pasado surgió controversia contra las suposiciones de Lewandowsky, al no poder corroborar la causa infecciosa de M. tuberculosis y al existir discrepancias entre las imágenes histológicas de casos supuestos del padecimiento, al punto en el que se le dejó de considerar una tuberculide y, al día de hoy, se le considera una afección individual a la que se denominó erupción rosaceiforme de Lewandowsky.3,16
La clasificación vigente de las tuberculides las separa en dos grupos: verdaderas y facultativas. En las tuberculides verdaderas el organismo causante reportado consistentemente es M. tuberculosis, y están conformadas por el liquen scrofulosorum, y la tuberculide pápulo-necrótica. En cambio, las tuberculides facultativas se han asociado con múltiples patógenos: M. tuberculosis y Mycobacterium chelonae y no micobacterianos, como virus, bacterias, medicamentos, neoplasias y enfermedades autoinmunitarias. Las tuberculides facultativas incluyen el eritema indurado de Bazin y el eritema nodoso.1,12 A diferencia de algunas formas de tuberculosis cutánea, en las tuberculides generalmente no es posible aislar al patógeno en las lesiones cutáneas y se les considera un diagnóstico de exclusión.11
Se han propuesto los siguientes criterios para el diagnóstico de las tuberculides: imagen histopatológica compatible con inflamación granulomatosa, prueba PPD positiva, ausencia de M. tuberculosis en frotis o cultivo y alivio de las lesiones cutáneas después del tratamiento con medicamentos antituberculosos.1,8
En la actualidad, gracias a las nuevas técnicas de biología molecular, como la reacción en cadena de polimerasa (PCR), ha podido confirmarse material genético de M. tuberculosis en algunos casos de tuberculosis cutánea. Sin embargo, esta técnica no siempre logra identificar material genético en las lesiones de las tuberculides porque, al tratarse de reacciones hiperérgicas a distancia, en éstas no es común encontrar micobacterias, por lo que un resultado de PCR negativo no descarta el diagnóstico de tuberculosis cutánea no habitada o tuberculide.8
En la investigación de tuberculosis activa o latente, el PPD en México requiere una lectura adecuada debido al antecedente de vacunación con el bacilo de Calmette-Guérin.4,17 Además, se han descrito otras técnicas, como el ensayo de liberación de interferón gamma o pruebas de amplificación de ácidos nucleicos.18,19 Sin embargo, pese a que son herramientas con alto valor diagnóstico, éstas no siempre están al alcance económico de la población.7,20
Al considerar la erupción rosaceiforme de Lewandowsky es importante tomar en cuenta otros diagnósticos diferenciales: rosácea granulomatosa, sarcoidosis cutánea y lupus miliar diseminado de la cara.14
El tratamiento actual de las tuberculides es el mismo que el de la tuberculosis sistémica. En México el esquema se denomina Dotbal y es otorgado de manera gratuita por el sistema de salud nacional. Está compuesto por rifampicina, isoniazida, pirazinamida y etambutol durante dos meses, seguido de rifampicina e isoniazida durante cuatro meses.21
En la paciente del caso se cumplieron los criterios diagnósticos de tuberculides y, pese a que la imagen clínica no se considera en la actualidad dentro de la clasificación, estimamos que merece la pena replantear su conceptualización como una tuberculide facultativa, que puede originarse por tuberculosis u otra causa, como sucede con el eritema indurado de Bazin, más allá de una afección sin relación estricta con la infección por M. tuberculosis.
REFERENCIAS
1. Dhattarwal N, Ramesh V. Tuberculids: A narrative review. Indian Dermatol Online J 2022; 14 (3): 320-329. https://doi.org.10.4103/idoj.idoj_284_22
2. Lewandowsky F. Ueber rosaceaähnliche Tuberkulide des Gesichtes. Cor-Bl F schweiz Aerzte 1917; 47: 1280-1282.
3. Van Ketel WG. Rosacea-like tuberculid of Lewandowsky. Dermatologica 1958; 116 (3): 201-210. https://doi.org.10.1159/000255660
4. Global tuberculosis report 2023. Geneva: World Health Organization; 2023. https://www.who.int/teams/global-tuberculosis-programme/tb-reports/global-tuberculosis-report-2023
5. Kaul S, Kaur I, Mehta S, Singal A. Cutaneous tuberculosis. Part I: Pathogenesis, classification, and clinical features. J Am Acad Dermatol 2023; 89 (6): 1091-1103. https://doi.org.10.1016/j.jaad.2021.12.063
6. Brito AC, Oliveira CMM, Unger DA, Bittencourt MJS. Cutaneous tuberculosis: epidemiological, clinical, diagnostic and therapeutic update. An Bras Dermatol 2022; 97 (2): 129-144. https://doi.org.10.1016/j.abd.2021.07.004
7. Tirado-Sánchez A, Bonifaz A. Cutaneous tuberculosis: A review of the current literature. Curr Trop Med Rep 2018; 5: 67-76. https://doi.org/10.1007/s40475-018-0140-z
8. Conlledo R, Guglielmetti A, Sobarzo M, Woolvett F, et al. Lewandowsky’s rosaceiform eruption: a form of cutaneous tuberculosis confirmed by PCR in two patients. Dermatol Ther (Heidelb) 2015; 5 (1): 67-76. https://doi.org.10.1007/s13555-014-0066-x
9. Chen Q, Chen W, Hao F. Cutaneous tuberculosis: A great imitator. Clin Dermatol 2019; 37 (3): 192-199. https://doi.org.10.1016/j.clindermatol.2019.01.008
10. Jiménez AE. Tuberculide nodular de la cara. Presentación de un caso clínico. Dermatol CMQ 2019; 17 (4): 288-291.
11. Suárez C, Pérez C, Cosme C, Corrales B, et al. Presentación de casos: Eritema indurado de Bazin asociado a infección por Mycobacterium tuberculosis. Arch Argent Pediatr 2012; 110 (3): e43-e46. https://doi.org.0.5546/aap.2012.e43
12. Panda M, Patro N, Kar BR, Sirka CS, et al. Revisiting tuberculids – Five year experience in a tertiary care teaching hospital. Indian J Med Res 2016; 144 (2): 297-299. https://doi.org.10.4103/0971-5916.195057
13. Güere P, Paredes A, Pacheco M, Carbajal T, et al. Tuberculide papular o tuberculosis cutánea paucibacilar: reporte de caso. Folia Dermatol Peru 2011; 22 (2): 81-84.
14. Bobbio L, Vivanco E. Tuberculide nodular de la cara: presentación de un caso. Dermatol Peru 2017; 27 (1): 35-38.
15. Kumakawa Z, Santos R, Álvarez P, Angulo N, et al. Nuevo espectro de la tuberculide papulosa: aspectos clínicos e histopatológicos a propósito de un caso. Folia Dermatol Peru 2010; 21 (1): 25-29.
16. Snapp RH. Lewandowsky’s rosacea-like eruption; a clinical study. J Invest Dermatol 1949; 13 (4): 175-190. https://doi.org.10.1038/jid.1949.86
17. González-Salazar F, Vargas-Villarreal J, Garcialuna-Martínez FJ, Moreno-Treviño MG, et al. Snapshot of Quantiferon TB gold testing in Northern Mexico. Tuberculosis (Edinb) 2011; 91 (Suppl 1): S34-S37. https://doi.org.10.1016/j.tube.2011.10.007
18. Koh HY, Tay LK, Pang SM, Ong BH. Changing the way we diagnose tuberculids with interferon gamma release assays. Australas J Dermatol 2012; 53 (1): 73-75. https://doi.org.10.1111/j.1440-0960.2011.00791.x
19. Acharya B, Acharya A, Gautam S, Ghimire SP, et al. Advances in diagnosis of Tuberculosis: an update into molecular diagnosis of Mycobacterium tuberculosis. Mol Biol Rep 2020; 47 (5): 4065-4075. https://doi.org.10.1007/s11033-020-05413-7
20. López-Romero W, Flores-Valdez M, Camacho-Villegas TA. Métodos actuales empleados para el diagnóstico de tuberculosis y su eficacia en diversos entornos clínicos. Sal Jal 2019; 6 (3): 170-180.
21. Oficial de la Federación Secretaría de Gobernación. Estados Unidos Mexicanos: Norma Oficial Mexicana NOM-006-SSA2-2013, para la prevención y control de la tuberculosis. https://dof.gob.mx/nota_detalle.php?codigo=5321934&fecha=13/11/2013#gsc.tab=0
https://orcid.org/0009-0002-9301-3806
https://orcid.org/0009-0006-3123-3415
Recibido: mayo 2024
Aceptado: septiembre 2024
Este artículo debe citarse como: Zaragoza-Navarro A, Aguilar-Pérez JC, Estrella-Tejeda LB, Jiménez-Peña DV, Peña-Alonso RC. Consideraciones sobre la tuberculide rosaceiforme de Lewandowsky. Dermatol Rev Mex 2025; 69 (2): 313-317.