Dermatol Rev Mex. 2025; 69 (2): 301-304. https://doi.org/10.24245/dermatolrevmex.v69i2.10454
Nathalya Bermúdez,1 Darlyn Hernández,1 Sandra Vivas2
1 Residente de tercer año de posgrado de Dermatología.
2 Jefa del Servicio y coordinadora del programa de posgrado de Dermatología.
Ciudad Hospitalaria Dr. Enrique Tejera, Facultad de Ciencias de la Salud, Universidad de Carabobo, Valencia, Venezuela.
ANTECEDENTES
La sífilis es una infección de trasmisión sexual, causada por la espiroqueta Treponema pallidum. Actualmente se considera un problema de salud pública; en todo el mundo se reportaron 7.1 millones de casos en 2020.1-4 Es conocida como la gran simuladora porque durante su evolución se distinguen la sífilis primaria, secundaria y terciaria. La sífilis secundaria típicamente tiene múltiples manifestaciones dermatológicas,5,6 por lo que es de gran importancia la práctica de pruebas treponémicas y no treponémicas con el fin de establecer el diagnóstico oportuno y, por consiguiente, indicar el tratamiento idóneo.6
CASO CLÍNICO
Paciente femenina de 34 años, procedente de Carabobo, Venezuela, fototipo cutáneo: IV/VI, sin antecedentes personales, patológicos y familiares de importancia para el padecimiento actual. Acudió a consulta al servicio de Dermatología de la Ciudad Hospitalaria Dr. Enrique Tejera, Valencia, Carabobo, en marzo de 2022 por padecer lesiones escamosas y pruriginosas de dos meses de evolución.
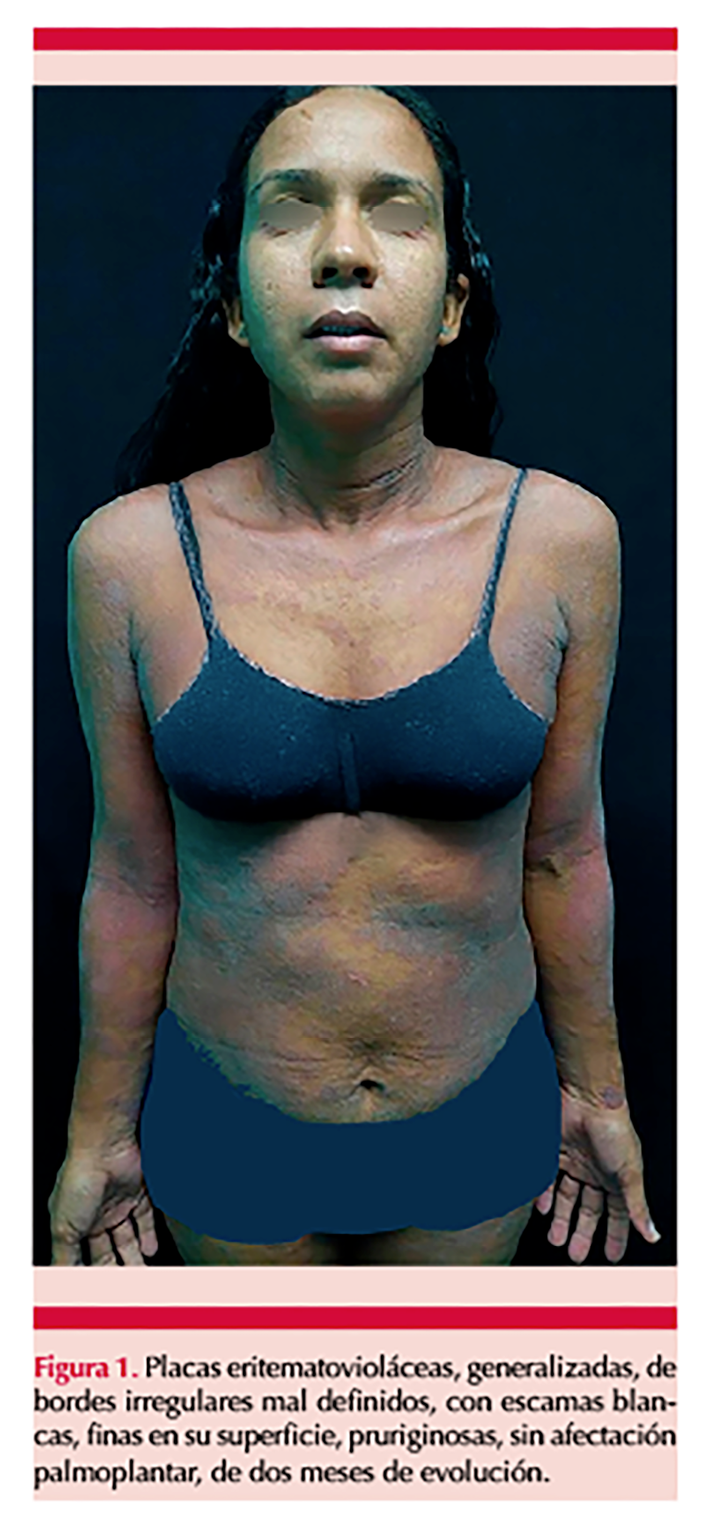
Al examen físico no se evidenció linfadenopatía. Tenía una dermatosis generalizada bilateral y simétrica, caracterizada por placas eritematovioláceas de bordes irregulares mal definidos, con escamas blancas, finas en su superficie, pruriginosa, sin afectación palmoplantar y de mucosas de dos meses de evolución. Figura 1
La dermatoscopia con luz polarizada evidenció escamas blanquecinas de distribución irregular, vasos puntiformes, sobre base eritematosa, con acentuación de los surcos cutáneos.
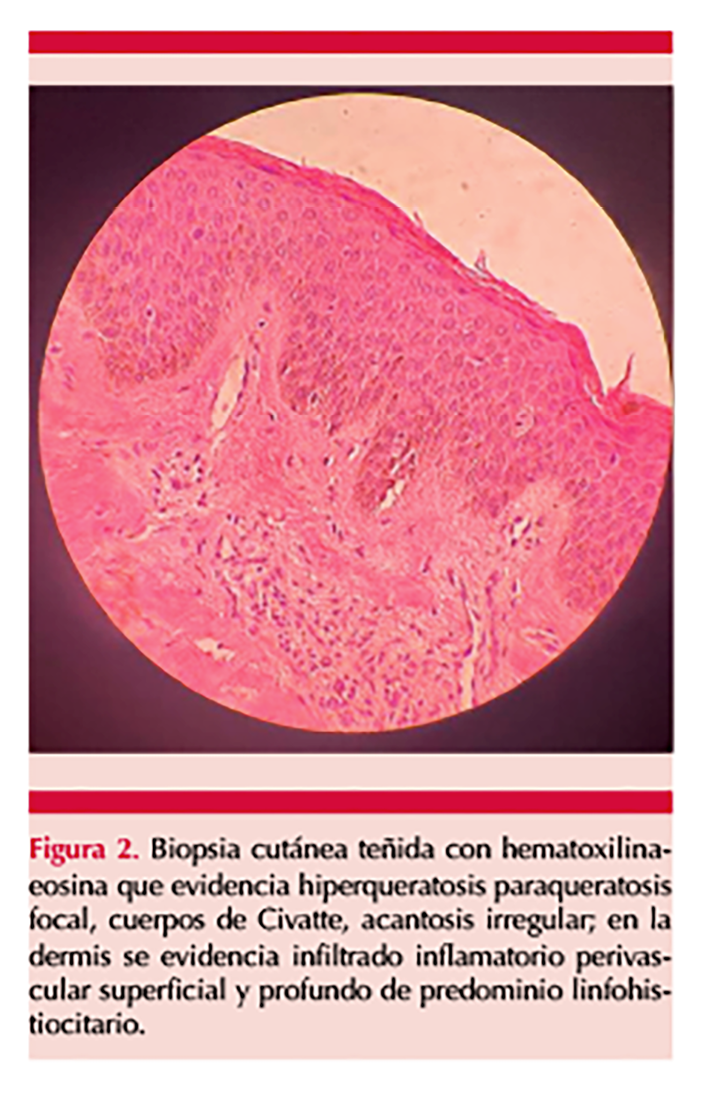
Los estudios paraclínicos reportaron VDRL reactivo 1/160 diluciones y FTA reactivo, VIH negativo. El estudio de la biopsia de piel evidenció hiperqueratosis paraqueratosis focal, cuerpos de Civatte, acantosis irregular, en la dermis, infiltrado inflamatorio perivascular superficial y profundo de predominio linfohistiocitario (Figura 2), por lo que estableció el diagnóstico definitivo de secundarismo sifilítico variante psoriasiforme.
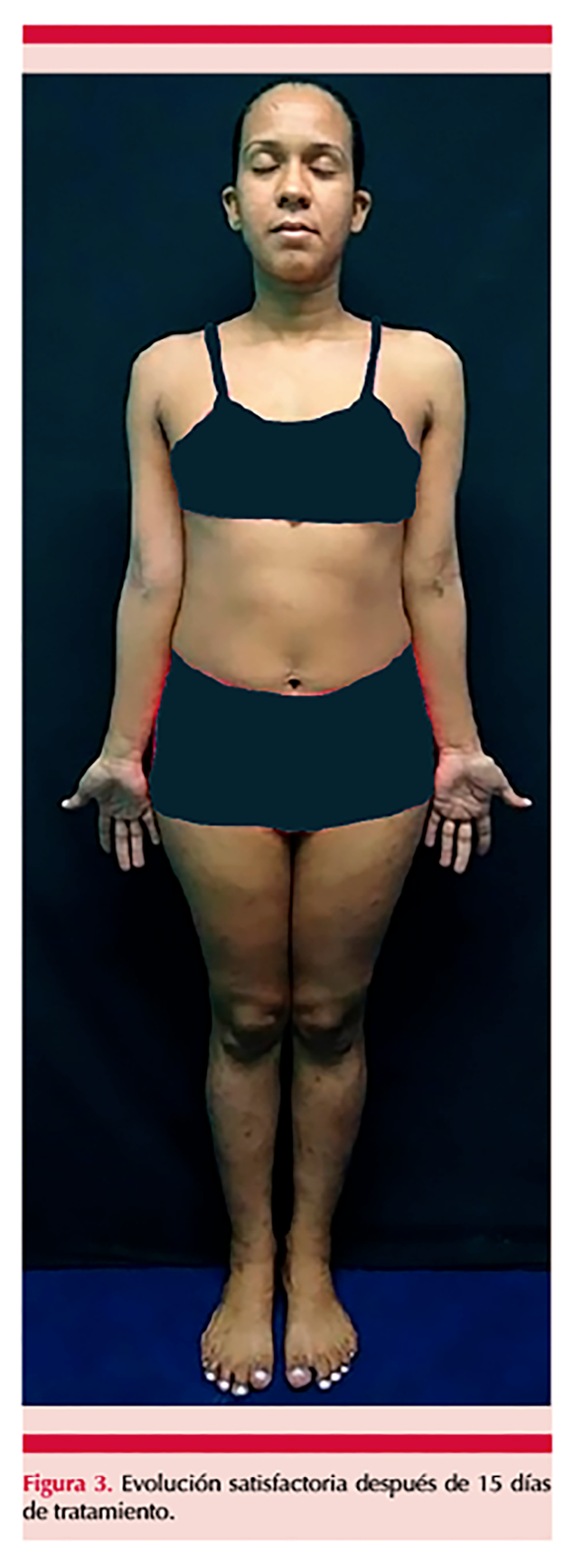
Para el tratamiento de las lesiones cutáneas se indicó sustituto del jabón syndet, emolientes y una dosis de 2,400,000 UI de penicilina benzatínica vía intramuscular y, para el tratamiento sintomático del prurito, se indicaron 10 mg de desloratadina vía oral, una vez al día, durante 14 días, con lo que la paciente tuvo evolución satisfactoria a los 15 días de iniciar el tratamiento. Figura 3
DISCUSIÓN
El secundarismo sifilítico representa el estadio más florido de la enfermedad y puede manifestarse con lesiones dermatológicas características o típicas. Sin embargo, desde hace años, se han descrito casos de sífilis con manifestaciones clínicas poco características denominadas atípicas:5,6 formas micropapulares, foliculares, vesiculares, corimbiformes y psoriasiformes.7
La sífilis psoriasifome se manifiesta como placas descamativas y pruriginosas que pueden manifestarse de forma generalizada o localizada, por lo que habitualmente es subdiagnosticada y en ocasiones se diagnostica erróneamente, lo que retrasa el tratamiento oportuno y adecuado.6,7
El diagnóstico se basa en pruebas treponémicas (Fluorescent treponemal antibody-absorption, Treponema pallidum haemagglutination) y no treponémicas (Venereal Disease Research Laboratory y reagina plasmática rápida).
El tratamiento de primera elección es la penicilina benzatínica a dosis única de 2,400,000 UI vía intramuscular, como se indicó a la paciente del caso y, en sujetos inmunodeprimidos 2,400,000 UI/semana, vía intramuscular, durante tres semanas. En casos de alergia a las penicilinas puede indicarse ceftriaxona 1 mg/día vía intramuscular o endovenosa, durante 10 días o doxiciclina 100 mg cada 12 horas durante 14 a 21 días.1,8,9
CONCLUSIONES
En el secundarismo sifilítico, las principales manifestaciones son dermatológicas; algunos casos tienen manifestación atípica, como la sífilis psoriasiforme de la paciente del caso, que puede confundirse con otros procesos inflamatorios de la piel. Por ello, es importante tenerla en cuenta entre los diagnósticos diferenciales de las erupciones psoriasiformes.6,9 Además, el diagnóstico debe establecerse con las pruebas no treponémicas y confirmarse con las pruebas treponémicas, como en la paciente del caso por las características clínicas que mostró, lo que permitió ofrecer el tratamiento más adecuado y oportuno y evitar complicaciones por la evolución de la enfermedad.1,8
REFERENCIAS
1. Torales G, Galarza P, Soto V. Diagnóstico y tratamiento de sífilis. Recomendaciones para los equipos de salud. Ministerio de Salud y Desarrollo Social de la Nación 2019, 1-38. https://www.sau-net.org/capitulos/infecciones/guia-sifilis-2019.pdf
2. López JL, Frasquet J. Sífilis: una revisión actual. CCS 2019; 1-6.
3. Laguado NF, Pena MJ. Manifestaciones dermatológicas de la sífilis. Med UIS 2011; 24 (2): 217-29.
4. López AM, Bañuelos D, Gudiño S, Orozco M, et al. Secundarismo sifilítico como primera manifestación cutánea asociada a infección por VIH. Dermatol CMQ 2018; 16 (2): 150-152.
5. Peeling R, Mabey D, Kamb M, Chen XS, et al. Syphilis. Nat Rev Dis 2017; 3 (17073 ): 1-21. https://doi.org.10.1038/nrdp.2017.73
6. Noviyanthi RA, Kurniadi I, Iswanty M, et al. Overlap of psoriasiform and primary syphilis: an atypical manifestation of secondary syphilis (a case report). Pan African Medical J 2022; 42: 229. https://doi.org/10.11604/pamj.2022.42.229.36116
7. Pudjiati SR, Valentine AT, Kurniawati C, Trisnowati N. Psoriasiform secondary syphilis: A pitfall in diagnosis. J Clin Dermatol Ther 2020; 6: 066. https://doi.org.10.24966/CDT-8771/100066
8. Lasagabastera MA, Guerra L. Formación médica continuada: infecciones de transmisión sexual. Sífilis. Enferm Infecc Microbiol Clin 2019; 37 (6): 398-404.
9. Morales L, Guevara E. Secundarismo sifilítico: el gran imitador en 2021. Dermatol CMQ 2021; 19 (2): 183-189.
https://orcid.org/0000-0001-8170-4111
Recibido: junio 2024
Aceptado: julio 2024
Este artículo debe citarse como: Bermúdez N, Hernández D, Vivas S. Secundarismo sifilítico psoriasiforme, una variante atípica. Dermatol Rev Mex 2025; 69 (2): 301-304.