Dermatol Rev Mex. 2025; 69 (3): 430-433. https://doi.org/10.24245/dermatolrevmex.v69i3.10527
Laura Ceballos Naranjo,1 Cristina Vélez Arroyave,2 Laura Carvajal Betancur,3 Luz Ellis Arrieta4
1 Médica, Universidad Pontificia Bolivariana, Medellín, Colombia.
2 Dermatopatóloga.
3 Dermatóloga.
Universidad CES, Medellín, Colombia.
4 Dermatóloga, Universidad de Buenos Aires, Apartado Colombia.
Sr. Editor
La cromoblastomicosis es una micosis granulomatosa crónica que afecta con mayor frecuencia a hombres en edades productivas; los microorganismos causales están en el suelo y madera en descomposición, por lo que los trabajadores de áreas rurales tienen mayor riesgo de padecer la enfermedad. Se comunica un caso de cromoblastomicosis crónica con cuadro clínico típico y hallazgos histológicos demostrativos que muestran las secuelas a largo plazo de una infección no tratada.
Paciente masculino de 55 años, residente en Necoclí, zona costera de Colombia, pescador, sin antecedentes patológicos de importancia. Consultó por padecer un cuadro clínico de 20 años de evolución de lesión en la pierna derecha, que había crecido progresivamente, asociada con dolor, prurito y limitación funcional. El paciente no recordó haber tenido un traumatismo cortopunzante con material vegetal.
Al examen físico se observó una placa eritematosa, verrugosa e hiperqueratósica, de bordes regulares, bien definidos, activos y gránulos negros. La placa se extendía desde el tobillo hasta el tercio medio del muslo, generaba trabéculas y lesiones cicatriciales en la rodilla y la fosa poplítea, con retracciones y limitación para la movilización de la articulación con consecuente contractura en flexión. Figura 1
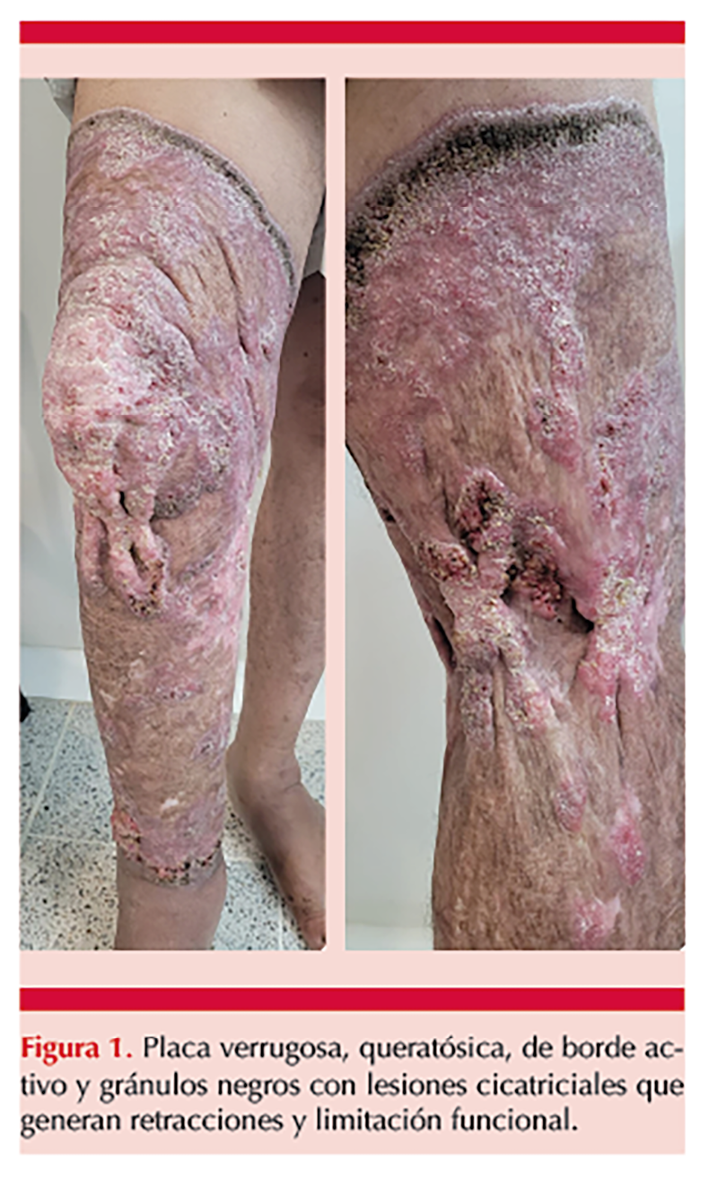
En el examen directo para micosis subcutáneas se observaron células fumagoides típicas de cromoblastomicosis. La biopsia de piel reveló hiperplasia epidérmica pseudoepiteliomatosa con microabsceso neutrofílico y estructuras fúngicas pigmentadas. Figura 2
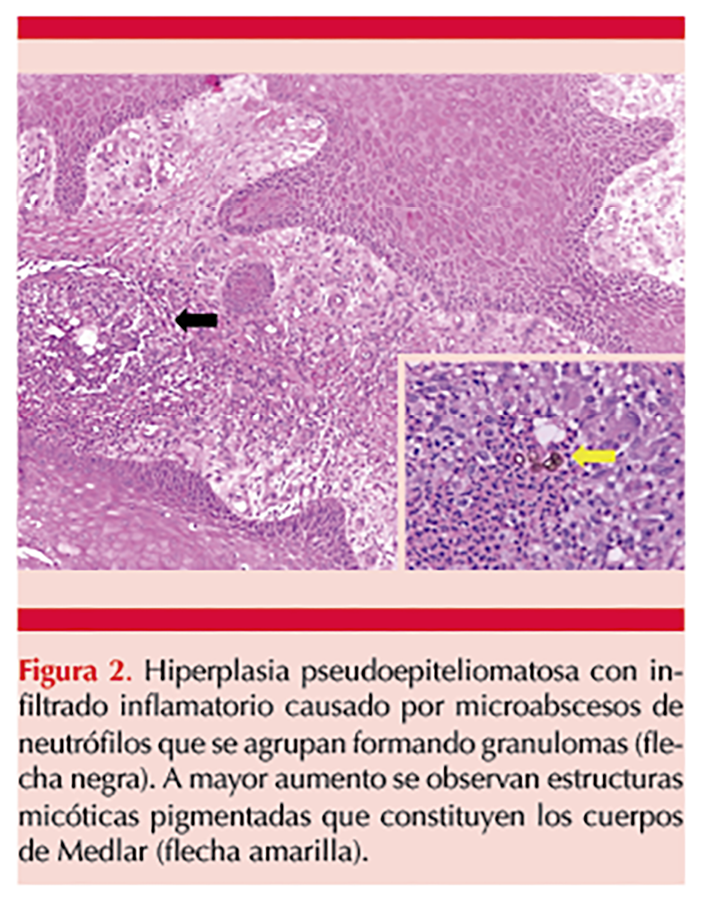
El cultivo reportó crecimiento de Fonsecaea pedrosoi. Se estableció el diagnóstico de cromoblastomicosis, por lo que fue tratado con itraconazol y crioterapia, con lo que se observó respuesta favorable.
La cromoblastomicosis, también conocida como cromomicosis o cladosporiosis, la describió Max Rudolph en Brasil, en 1914. Los aspectos histopatológicos los reportó Medlar un año después.1,2 Esta enfermedad es una micosis subcutánea granulomatosa crónica, causada por diversos géneros de hongos dematiáceos, que ingresan por inoculación traumática directa en la piel. El organismo se introduce en la dermis o el tejido celular subcutáneo por implantación.3 Tiene una mayor incidencia en hombres entre 20 y 60 años. Los agricultores, mineros y otros trabajadores de áreas rurales tienen mayor riesgo de padecer la enfermedad.4
Los microorganismos causales son: Fonsecaea pedrosoi, Fonsecaea compacta, Fonsecaea monophora, Phialophora verrucosa, Cladophialophora y Rhinocladiella aquaspersa, que están en el suelo, las plantas y la madera en descomposición. Fonsecaea pedrosoi y Phialophora verrucosa son los microoganismos aislados con más frecuencia.5,6
En la mayoría de los casos los pacientes refieren un traumatismo previo, dos meses posterior a éste, se genera una pápula que luego se hace nodular, aumenta de tamaño y forma una superficie verrugosa o granulomatosa. En ocasiones, varias lesiones confluyen y crean una masa multinodular o formaciones aisladas dispersas entre la piel no afectada.1,7
Se cree que la autoinoculación por rascado es la responsable de la diseminación de la infección. Las zonas comúnmente afectadas son los miembros inferiores hasta en un 85% de los casos, seguidos por los miembros superiores, especialmente en el dorso de las manos, aunque también puede afectar otras áreas expuestas al traumatismo. Inicialmente las lesiones son asintomáticas, pero luego se vuelven dolorosas y pruriginosas.1,8
El diagnóstico se basa en la sospecha clínica y epidemiológica, pero debe confirmarse con métodos de laboratorio. En el examen directo con KOH al microscopio se observa la forma parasitaria, los cuerpos escleróticos muriformes o fumagoides (también conocidos como células de Medlar), que son estructuras de 4 a 10 µm de diámetro, agrupadas y rara vez aisladas, de color marrón y con paredes gruesas. Todas las especies causantes de cromoblastomicosis forman estas células.7,9
Los cultivos se hacen en medios habituales, como Sabouraud dextrosa agar con o sin antibióticos. Todas las especies productoras de cromoblastomicosis crecen con lentitud y las colonias son macroscópicamente similares. Su crecimiento comienza a observarse a los 10 días y alcanza todas sus características 30 a 40 días después. El cultivo es una prueba de apoyo, sobre todo si se observaron células muriformes en el examen directo. Por lo general, forman colonias verde oliva o negro con aspecto aterciopelado, superficie plana y centro elevado.10 En la biopsia las células muriformes son patognomónicas. En términos histológicos, se observa una hiperplasia pseudoepiteliomatosa característica y en la dermis un infiltrado inflamatorio mixto granulomatoso con células gigantes.9
Las complicaciones relacionadas con la cromoblastomicosis incluyen ulceraciones persistentes, sobreinfección bacteriana, linfedema y, en sus formas más graves, fibrosis extensa con limitación funcional y degeneración neoplásica a carcinoma de células escamosas.1,10
El tratamiento de esta enfermedad debe incluir medidas farmacológicas y no farmacológicas. Las primeras incluyen itraconazol, a dosis de 200 a 400 mg cada 24 horas con o sin 5-fluorocitosina 30 mg/kg cada 6 horas durante 6 meses; terbinafina 250 a 500 mg cada 24 horas hasta por 12 meses y, en caso de daño sistémico, anfotericina B a dosis de 1 mg/kg vía IV o anfotericina B liposomal a dosis de 3-5 mg/kg al día. Las medidas no farmacológicas incluyen curetaje, electrofulguración y criocirugía.8,10
El paciente del caso padecía cromoblastomicosis de larga data con cuadro clínico e histopatología característicos y con complicaciones graves asociadas con una infección crónica no tratada.
REFERENCIAS
1. Shenoy MM, Girisha BS, Krishna S. Chromoblastomycosis: A case series and literature review. Indian Dermatol Online J 2023; 14 (5): 665-669. https://doi.org.10.4103/idoj.idoj_292_23
2. Medlar EM. A cutaneous Infection caused by a new fungus, Phialophora verrucosa, with a atudy of the fungus. J Med Res 1915; 32 (3): 507-522.9
3. Carrasco-Zuber JE, Navarrete-Dechent C, Bonifaz A, Fich F, et al. Cutaneous involvement in the deep mycoses: A review. Part II -Systemic mycoses. Actas Dermosifiliogr 2016; 107 (10): 816-822. https://doi.org.10.1016/j.ad.2016.06.001
4. Queiroz-Telles F. Chromoblastomycosis: a neglected tropical disease. Rev Inst Med Trop Sao Paulo 2015; 57 Suppl 19 (Suppl 19): 46-50. https://doi.org.10.1590/S0036-46652015000700009
5. Bonifaz A, Carrasco-Gerard E, Saúl A. Chromoblastomycosis: clinical and mycologic experience of 51 cases. Mycoses 2001; 44 (1-2): 1-7. https://doi.org.10.1046/j.1439-0507.2001.00613.x
6. Torres-Guerrero E, Isa-Isa R, Isa M, Arenas R. Chromoblastomycosis. Clin Dermatol 2012; 30 (4): 403-8. https://doi.org.10.1016/j.clindermatol.2011.09.011
7. Falgout L, Hilton D. Clinical presentation and management of chromoblastomycosis: A case report and review. Med Mycol Case Rep 2023; 41: 8-10. https://doi.org.10.1016/j.mmcr.2023.05.004
8. Yang CS, Chen CB, Lee YY, Yang CH, et al. Chromoblastomycosis in Taiwan: A report of 30 cases and a review of the literature. Med Mycol 2018; 56 (4): 395-405. https://doi.org.10.1093/mmy/myx075
9. Brito AC, Bittencourt MJS. Chromoblastomycosis: an etiological, epidemiological, clinical, diagnostic, and treatment update. An Bras Dermatol 2018; 93 (4): 495-506. https://doi.org.10.1590/abd1806-4841.20187321
10. Queiroz-Telles F, de Hoog S, Santos DW, Salgado CG, et al. Chromoblastomycosis. Clin Microbiol Rev 2017; 30 (1): 233-276. https://doi.org.10.1128/CMR.00032-16
Este artículo debe citarse como: Ceballos-Naranjo L, Vélez-Arroyave C, Carvajal-Betancur L, Ellis-Arrieta L. Cromoblastomicosis: una afección crónica y discapacitante. Dermatol Rev Mex 2025; 69 (3): 430-433.

