Dermatol Rev Mex. 2019 julio-agosto;63(4):431-434.
Liliana Alejandra Díaz-Ponce de León,1 Kenia Yolanda Lepe-Moreno,1 Moisés Mora-Morelos,1 María del Socorro Hernández-Arana2
1 Médico residente de tercer año de Dermatología.
2 Dermatóloga adscrita.
Instituto Dermatológico de Jalisco Dr. José Barba Rubio, Zapopan, Jalisco, México.
CASO CLÍNICO
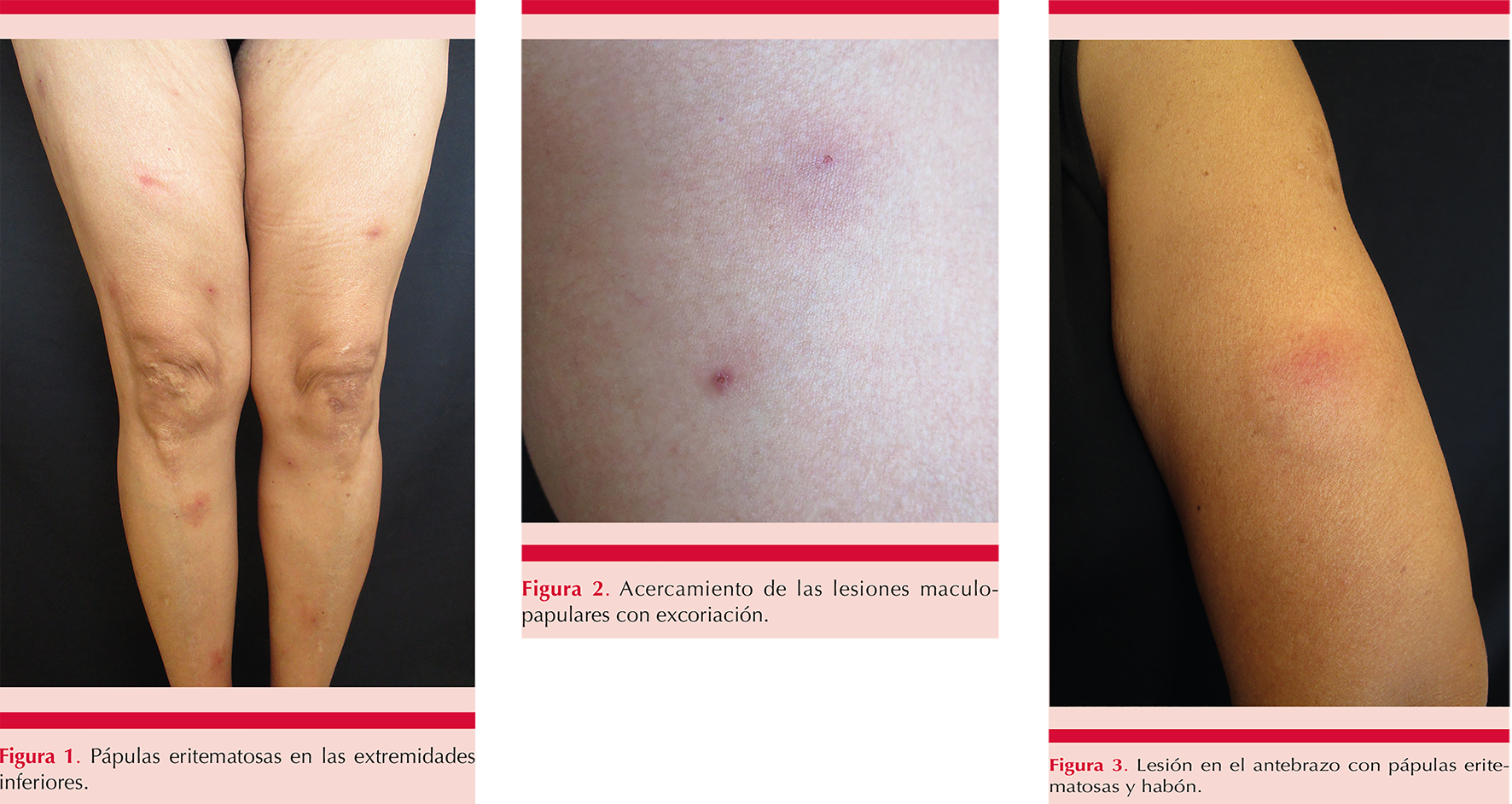
Paciente femenina de 60 años de edad, originaria y residente de Guadalajara, Jalisco, con antecedente de hipertensión arterial de dos años de evolución tratada con captopril. Acudió a la consulta externa de Dermatología por padecer lesiones pruriginosas de un mes de evolución. A la exploración física se encontró una dermatosis que afectaba el tronco y la cara externa de las extremidades, constituida por múltiples pápulas eritematosas milimétricas aisladas, un habón, así como algunas placas eritematosas infiltradas muy pruriginosas; estas lesiones permanecieron aproximadamente tres días para después involucionar con hiperpigmentación residual (Figuras 1 a 3). Al resto de la exploración física se encontró linfadenomegalia cervical, axilar e inguinal de 5 cm de diámetro, no dolorosa, así como hepatoesplenomegalia.
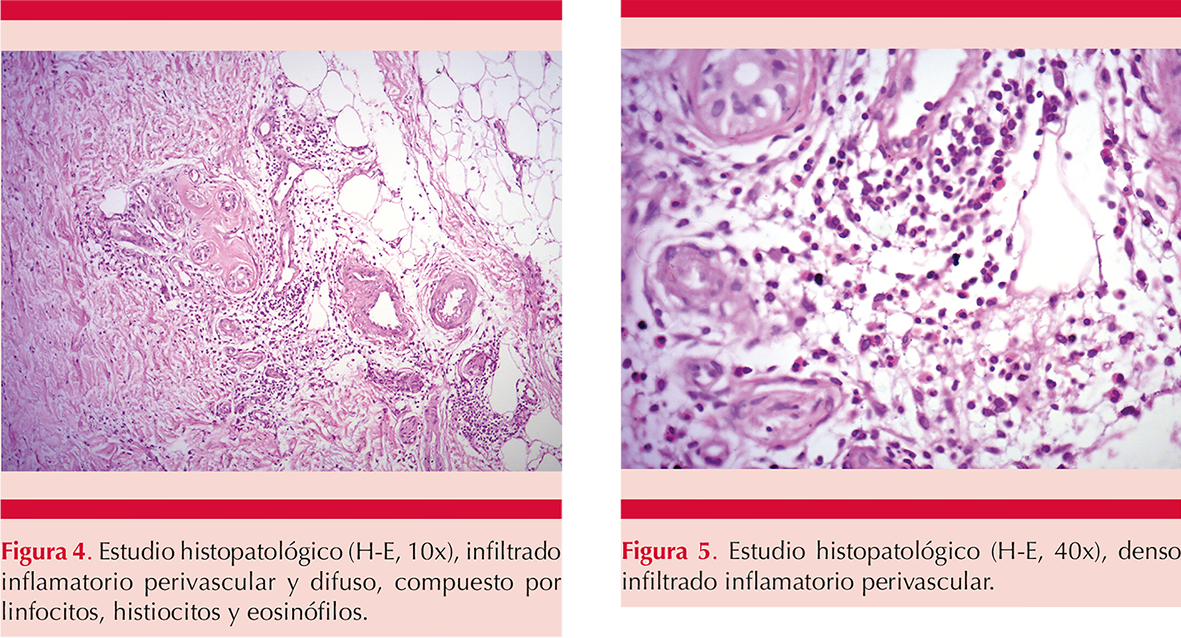
El estudio histopatológico de dos lesiones mostró denso infiltrado inflamatorio perivascular y difuso que afectaba tejido subcutáneo, tanto septos como lobulillos, compuesto por linfocitos, histiocitos y eosinófilos (Figuras 4 y 5).
Los exámenes de laboratorio evidenciaron leucocitosis de 72.1 x 103/µL de predominio linfocitario y elevación de la velocidad de sedimentación globular.
Debido a la sospecha de un trastorno linfoproliferativo se solicitó abordaje diagnóstico por parte del servicio de Hematología. En la biopsia por aspirado de médula ósea y de ganglio cervical se advirtieron caracteres morfológicos correspondientes a leucemia linfocítica crónica-linfoma linfocítico de células pequeñas, estos hallazgos fueron confirmados por inmunofenotipo en sangre periférica y ganglio linfático.
Con estos datos clínicos, histológicos y exámenes de laboratorio ¿cuál es su diagnóstico?
RESPUESTA
Diagnóstico clínico histopatológico: dermatosis eosinofílica asociada con leucemia linfocítica crónica.
DISCUSIÓN
En 1965 Weed describió por primera vez la reacción local a picadura de insecto como hipersensibilidad retardada exagerada en ocho pacientes con leucemia linfocítica crónica.1 Desde entonces se ha reportado en pacientes con una variedad de trastornos linfoproliferativos.
La mayor parte de los reportes no muestran suficiente evidencia de que se trate de una picadura de insecto, además, la topografía de las lesiones no está restringida a sitios expuestos y su aparición no muestra variación estacional, lo que indica que pueden no estar relacionadas con una picadura.2 Por lo anterior se han propuesto varios términos, como dermatosis eosinofílica vinculada con trastornos mieloproliferativos o erupción eosinofílica concomitante con enfermedades hematoproliferativas.3,4
En la mayoría de los casos, afecta a pacientes mayores de 60 años de edad. En 14% esta dermatosis es la primera manifestación de leucemia linfocítica crónica.2 Su patogénesis aún no es clara; sin embargo, se ha sugerido que su aparición se debe a una respuesta inmunitaria alterada con exceso de expresión de interleucina 4 y 5.5
La manifestación clínica es polimorfa, incluye eritema, pápulas, vesículas, placas, nódulos o habones que pueden afectar cualquier topografía.6 Sus diagnósticos diferenciales incluyen picadura por artrópodo, dermatitis herpetiforme, reacción a medicamentos, celulitis eosinofílica, foliculitis eosinofílica, leucemia cutis, urticaria papular, escabiasis, entre otros.6,7
En términos histológicos, se encuentra un denso infiltrado perivascular superficial y profundo compuesto por linfocitos y eosinófilos, hallazgo indistinguible de una reacción a picadura de insecto.3
Los criterios diagnósticos propuestos por Byrd y su grupo incluyen: 1) pápulas pruriginosas, nódulos o erupción vesículo-ampollosa resistente a tratamiento conservador; 2) confirmación histopatológica de infiltración linfohistiocitaria en la dermis superficial y reticular; 3) exclusión de otras causas de eosinofilia tisular; 4) diagnóstico de neoplasia hematológica.8
El tratamiento representa un reto, se han prescrito esteroides tópicos, orales o ambos, así como dapsona y fototerapia. De éstos, el manejo con mejor respuesta terapéutica ha sido la prednisona.6
La paciente actualmente está en tratamiento con clorambucilo y prednisona, muestra remisión de las lesiones, únicamente con hiperpigmentación residual.
COMENTARIO
La dermatosis eosinofílica asociada con neoplasias hematológicas es una afección infrecuente, relacionada especialmente con leucemia linfocítica crónica, como se expone en este caso.
La existencia de esta dermatosis en el contexto adecuado debe alertar a los médicos a buscar una neoplasia hematológica concomitante. Si bien se ha observado buena respuesta con la administración de prednisona, su eficacia podría estar relacionada con su efecto antineoplásico.
REFERENCIAS
1. Weed RI. Exaggerated delayed hypersensitivity to mosquito bites in chronic lymphocytic leukemia. Blood 1965;26(3):257-68.
2. Bairey O, Goldschmidt N, Ruchlemer R, Tadmor T, Rahimi-Levene N, Yuklea M, et al. Insect-bite-like reaction in patients with chronic lymphocytic leukemia: A study from the Israeli Chronic Lymphocytic Leukemia Study Group. Eur J Haematol 2012;89(6):491-6.
3. Barzilai A, Shapiro D, Goldberg I, Yacob-Hirsch Y, Diaz-Cascajo C, Meytes D, et al. Insect bite-like reaction in patients with hematologic malignant neoplasms. Arch Dermatol 1999;135(12):1503-7.
4. Rodríguez R, Almagro M, Piñeyro F, Pérez L, Fernández B, Del Pozo J, et al. Eosinophilic panniculitis and insect bite-like eruption in a patient with chronic lymphocytic leukaemia: A spectrum of the same entity. Dermatol Res Pract 2010;2010(1):263827.
5. Liu KC, Hsu CK, Lee JYY. Insect bite-like reaction in association with chronic lymphocytic leukemia. Int J Dermatol 2015;54(10):1191-3.
6. Jayasekera PS, Bakshi A, Al-Sharqi A. Eosinophilic dermatosis of haematological malignancy. Clin Exp Dermatol 2016;41(6):692-5.
7. Farber MJ, La Forgia S, Sahu J, Lee JB. Eosinophilic dermatosis of hematologic malignancy. J Cutan Pathol 2012;39(7):690-5.
8. Byrd J, Scherschun L, Chaffins M, Fivenson D. Eosinophilic dermatosis of myeloproliferative disease: characterization of a unique eruption in patients with hematologic disorders. Arch Dermatol 2001;137(10):1378-80.

