First global report: Successful surgical management of fibrous histiocytoma in a patient with Glanzmann thrombasthenia.
Dermatol Rev Mex. 2025; 69 (3): 434-436. https://doi.org/10.24245/dermatolrevmex.v69i3.10528
Francisco Javier Suárez Guzmán
Departamento Terapéutica Médico-Quirúrgica, Universidad de Extremadura. Medicina Familiar y Comunitaria, Centro de Salud de San Fernando, Badajoz, España.
ANTECEDENTES
La trombastenia de Glanzmann es un extremadamente raro trastorno hereditario, autosómico recesivo, de la coagulación plaquetaria, debido a la ausencia total o disminución de la glicoproteína GP IIb/IIIa, o integrina αIIbβ3.1 La trombastenia de Glanzmann se manifiesta por sangrados espontáneos o postraumáticos: epistaxis, púrpuras, gastrointestinales, gingivorragias, hematemesis, etc. Se caracteriza por un tiempo de hemorragia prolongado, retracción defectuosa del coágulo y recuento de plaquetas normal. Su incidencia es de 1 entre 1,000,000.2 Se diferencian tres tipos según la gravedad y la agregación plaquetaria: el tipo I, el más grave, con menos del 5% de niveles de expresión de GP IIb/IIIa; el tipo II entre el 5-25%, y el tipo III, el más leve, con más del 50%.3 No existe un tratamiento curativo o preventivo, sólo sintomático de los sangrados; en epistaxis o gingivorragias con presión local, taponamiento o cauterización, y profiláctico en intervenciones quirúrgicas mediante la administración de transfusiones de concentrados de plaquetas, antifibrinolíticos, o factor activado recombinante VIIa.4
La causa más frecuente del fracaso de las transfusiones de plaquetas es el desarrollo de anticuerpos contra la integrina αIIbβ3, por lo que las transfusiones perderían totalmente su eficacia al volverse los pacientes resistentes a este tratamiento.5
CASO CLÍNICO
Paciente masculino de 54 años de edad, de raza caucásica, con antecedentes personales de trombastenia de Glanzmann, hipertensión arterial, síndrome de apnea-hipopnea del sueño, fibromialgia, síndrome de piernas inquietas, condromalacia rotuliana bilateral grado IV, dispepsia, reflujo gastroesofágico y obesidad tipo II, en tratamiento con doxazosina 8 mg 1-0-0, ivabradina 5 mg ½-0-½, eplerenona 50 mg 0-1-0, pitavastatina 2 mg 0-0-1 y famotidina 20 mg 2-0-0, que consultó por una neoplasia escapular izquierda de varios años de evolución, que había aumentado de tamaño y comenzado a molestar. Figura 1
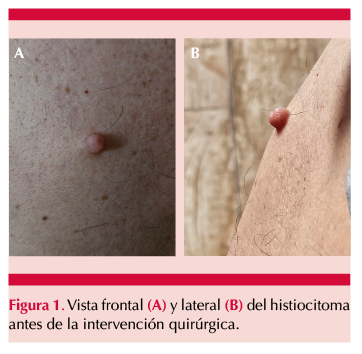
Se decidió la exéresis de la lesión. Se le explicó al paciente el procedimiento y el riesgo de sangrado potencial debido a su coagulopatía. El paciente aceptó y firmó el consentimiento informado.
Se extirpó la lesión con anestesia local; se utilizó un bisturí eléctrico debido a su efectividad y rapidez en alcanzar la hemostasia6 con ausencia absoluta de sangrado intraoperatorio. Se recomendaron curaciones diarias con povidona yodada y analgésicos antiinflamatorios no esteroideos si hubiera dolor, debido a la alteración de la coagulación que padecía. Figura 2
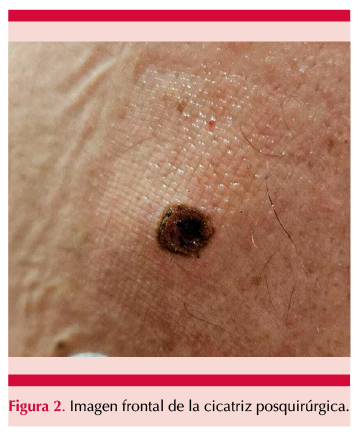
Resultado de anatomía patológica: en la dermis se apreció conformación fibrohistiocítica con moderada producción de colágeno intercelular, con frecuentes vasos capilares. Las células tumorales tenían núcleos alargados o arriñonados, sin atipias. El tumor quedó separado por una banda dérmica. La epidermis mostró signos de hiperplasia irregular, con pigmentación del estrato basal. Límites quirúrgicos profundos focalmente ocupados por la lesión. La lesión fue morfológicamente concordante con histiocitoma fibroso o dermatofibroma.
DISCUSIÓN
El histiocitoma fibroso benigno o dermatofibroma es un tumor de tejidos blandos, que puede estar en cualquier parte del cuerpo como una tumoración fibrosa. Es poco frecuente en la cabeza, el cuello y, más aún, en la nariz.7 Suele ser redondeado, de color marrón que cambia a rojo púrpura al crecer, de origen desconocido, aunque suele estar relacionado con traumatismos. A pesar de que por lo general son tumoraciones benignas, es preciso tomar biopsia en casos dudosos.8
CONCLUSIONES
Tras una exhaustiva búsqueda en toda clase de bases de datos médicas, estamos en la certeza de afirmar que se trata del primer caso descrito en la bibliografía mundial de un paciente con trombastenia de Glanzmann intervenido, sin ninguna complicación, de histiocitoma fibroso benigno.
REFERENCIAS
1. Poon MC, D’Oiron R, Baby S, Zotz RB, Di Minno G. The Glanzmann Thrombasthenia Registry: safety of platelet therapy in patients with Glanzmann thrombasthenia and changes in alloimmunization status. Haematologica 2023; 108 (10): 2855-58. https://doi.org.10.3324/haematol.2022.28197
2. Solh T, Botsford A, Solh M. Glanzmann’s thrombasthenia: pathogenesis, diagnosis, and current and emerging treatment options. J Blood Med 2015; 6: 219-27. https://doi.org.10.2147/JBM.S71319
3. Hernandez MM, Buckley A, Mills A, Meislin R, et al. Multidisciplinary management of a pregnancy complicated by Glanzmann thrombasthenia: A case report. Transfusion 2023; 63 (12): 2384-91. https://doi.org.10.1111/trf.17594
4. Almesedin GS, Alshmaily HO, Alshammari KA, Albalawi RS. Two case reports of Glanzmann thrombasthenia with intracranial hemorrhage and a review of the literature. Surg Neurol Int 2023; 14: 448. https://doi.org.10.25259/SNI_680_2023
5. Nurden AT. Acquired Glanzmann thrombasthenia: From antibodies to anti-platelet drugs. Blood Rev 2019; 36: 10-22. https://doi.org.10.1016/j.blre.2019.03.004
6. Zhong Y, Wei Y, Min N, Guan Q, et al. Comparative healing of swine skin following incisions with different surgical devices. Ann Transl Med 2021; 9 (20): 1514. https://doi.org.10.21037/atm-21-3090
7. Jain N, Narang E, Khatri A, Singh J. Benign fibrous histiocytoma of the nose in a child: A rare entity. Ear Nose Throat J 2024. https://doi.org.10.1177/01455613241230239
8. Behbahani S, Karanfilian KM, Elias ML, Patel S, Lambert WC. Dermatofibroma botryoides on nipple: A report. Indian J Dermatol 2020; 65 (6): 558-60. https://doi.org.10.4103/ijd.IJD_235_19
Recibido: octubre 2024
Aceptado: diciembre 2024
Este artículo debe citarse como: Suárez-Guzmán FJ. Primer reporte mundial: tratamiento quirúrgico exitoso de histiocitoma fibroso en un paciente con trombastenia de Glanzmann. Dermatol Rev Mex 2025; 69 (3): 434-436.

